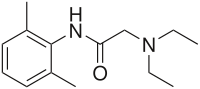
 | |
 | |
| Datos clinicos | |
|---|---|
| Pronunciación | La lidocaína / l aɪ d ə ˌ k eɪ n / [1] [2] Lignocaine / l ɪ ɡ n ə ˌ k eɪ n / |
| Nombres comerciales | Xylocaine, Ztlido, otros |
| Otros nombres | lignocaína |
| AHFS / Drugs.com | Monografía local Monografía sistémica Datos sobre fármacos profesionales oftálmicos |
| MedlinePlus | a682701 |
| Datos de licencia | |
| Categoría de embarazo |
|
| Vías de administración | Intravenoso , subcutáneo , tópico , por vía oral |
| Código ATC | |
| Estatus legal | |
| Estatus legal |
|
| Datos farmacocinéticos | |
| Biodisponibilidad | 35% (por vía oral) 3% (tópico) |
| Metabolismo | Hígado , [7] 90% mediado por CYP3A4 |
| Inicio de acción | dentro de 1,5 min (IV) [7] |
| Vida media de eliminación | 1,5 ha 2 h |
| Duración de la acción | 10 min a 20 min (IV), [7] 0,5 ha 3 h (local) [8] [9] |
| Excreción | Riñón [7] |
| Identificadores | |
Nombre IUPAC
| |
| Número CAS |
|
| PubChem CID |
|
| IUPHAR / BPS |
|
| DrugBank |
|
| ChemSpider |
|
| UNII |
|
| KEGG |
|
| CHEBI |
|
| CHEMBL |
|
| Ligando PDB |
|
| Tablero CompTox ( EPA ) |
|
| Tarjeta de información ECHA | 100.004.821 |
| Datos químicos y físicos | |
| Fórmula | C 14 H 22 N 2 O |
| Masa molar | 234,343 g · mol −1 |
| Modelo 3D ( JSmol ) |
|
| Punto de fusion | 68 ° C (154 ° F) |
Sonrisas
| |
InChI
| |
| (verificar) | |
La lidocaína , también conocida como lignocaína y vendida bajo la marca Xylocaine entre otros, es un anestésico local del tipo amino amida . También se usa para tratar la taquicardia ventricular . [7] [8] Cuando se usa para anestesia local o en bloqueos nerviosos, la lidocaína generalmente comienza a actuar en varios minutos y dura entre media hora y tres horas. [8] [9] Las mezclas de lidocaína también se pueden aplicar directamente sobre la piel o las membranas mucosas para adormecer el área. [8] A menudo se usa mezclado con una pequeña cantidad de adrenalina.(epinefrina) para prolongar sus efectos locales y disminuir el sangrado. [8]
Si se inyecta por vía intravenosa, puede causar efectos cerebrales como confusión, cambios en la visión, entumecimiento, hormigueo y vómitos. [7] Puede causar presión arterial baja y frecuencia cardíaca irregular. [7] Existe la preocupación de que inyectarlo en una articulación pueda causar problemas con el cartílago . [8] En general, parece ser seguro para su uso durante el embarazo . [7] Es posible que se requiera una dosis más baja en personas con problemas hepáticos. [7] En general, es seguro usarlo en personas alérgicas a la tetracaína o la benzocaína . [8] La lidocaína es un medicamento antiarrítmico.del tipo clase Ib. [7] Esto significa que actúa bloqueando los canales de sodio y, por lo tanto, disminuyendo la tasa de contracciones del corazón. [7] Cuando se inyecta cerca de los nervios, los nervios no pueden conducir señales hacia o desde el cerebro . [8]
La lidocaína fue descubierta en 1946 y salió a la venta en 1948. [10] Está en la Lista de Medicamentos Esenciales de la Organización Mundial de la Salud . [11] Está disponible como medicamento genérico. [8] [12] En 2018, fue el medicamento 233 más recetado en los Estados Unidos, con más de 2 millones de recetas. [13] [14]
Usos médicos [ editar ]
Agente anestésico local [ editar ]
El perfil de eficacia de la lidocaína como anestésico local se caracteriza por un inicio de acción rápido y una duración intermedia de la eficacia. Por tanto, la lidocaína es adecuada para infiltración, bloqueo y anestesia superficial. Las sustancias de acción prolongada, como la bupivacaína , a veces se prefieren a las anestesias espinales y epidurales ; La lidocaína, sin embargo, tiene la ventaja de un rápido inicio de acción. La adrenalina vasoconstricta las arterias, reduciendo el sangrado y también retrasando la reabsorción de lidocaína, casi duplicando la duración de la anestesia.
La lidocaína es uno de los anestésicos locales más utilizados en odontología. Se puede administrar de múltiples formas, la mayoría de las veces como bloqueo nervioso o infiltración , según el tipo de tratamiento realizado y la zona de la boca a trabajar. [15]
Para la anestesia de superficie, se pueden usar varias formulaciones para endoscopias , antes de intubaciones , etc. Amortiguar el pH de la lidocaína hace que el adormecimiento local sea menos doloroso. [16] Las gotas de lidocaína se pueden usar en los ojos para procedimientos oftálmicos cortos. Existe evidencia tentativa de la lidocaína tópica para el dolor neuropático y el dolor en el lugar del donante del injerto de piel . [17] [18] Como agente anestésico local, se utiliza para el tratamiento de la eyaculación precoz . [19]
Un parche adhesivo transdérmico que contiene una concentración del 5% de lidocaína en un vendaje de hidrogel está aprobado por la FDA de los EE. UU. Para reducir el dolor nervioso causado por el herpes zóster . [20] El parche transdérmico también se usa para el dolor por otras causas, como la compresión de los nervios y el dolor persistente de los nervios después de algunas cirugías.
Arritmia cardíaca [ editar ]
La lidocaína es también el fármaco antiarrítmico de clase 1b más importante ; se usa por vía intravenosa para el tratamiento de arritmias ventriculares (para infarto agudo de miocardio , intoxicación por digoxina , cardioversión o cateterismo cardíaco ) si la amiodarona no está disponible o está contraindicada. Se debe administrar lidocaína para esta indicación después de que se hayan iniciado la desfibrilación , la RCP y los vasopresores . Ya no se recomienda una dosis preventiva de rutina después de un infarto de miocardio porque el beneficio general no es convincente. [21]
Epilepsia [ editar ]
Una revisión de 2013 sobre el tratamiento de las convulsiones neonatales recomendó la lidocaína intravenosa como tratamiento de segunda línea, si el fenobarbital no logra detener las convulsiones. [22]
Otro [ editar ]
Las infusiones intravenosas de lidocaína también se utilizan para tratar el dolor crónico y el dolor quirúrgico agudo como técnica para ahorrar opiáceos . La calidad de la evidencia para este uso es deficiente, por lo que es difícil compararla con un placebo o una epidural . [23]
La lidocaína inhalada se puede utilizar como supresor de la tos que actúa periféricamente para reducir el reflejo de la tos . Esta aplicación se puede implementar como una medida de seguridad y comodidad para los pacientes que deben estar intubados, ya que reduce la incidencia de tos y cualquier daño traqueal que pudiera causar al salir de la anestesia. [24]
La lidocaína, junto con el etanol , el amoníaco y el ácido acético , también pueden ayudar en el tratamiento de las picaduras de medusas , adormeciendo el área afectada y previniendo una mayor descarga de nematocistos . [25] [26]
Para la gastritis , beber una formulación viscosa de lidocaína puede ayudar con el dolor. [27]
Efectos adversos [ editar ]
Las reacciones adversas a medicamentos (RAM) son raras cuando la lidocaína se usa como anestésico local y se administra correctamente. La mayoría de las reacciones adversas asociadas con la lidocaína para la anestesia se relacionan con la técnica de administración (que da lugar a una exposición sistémica) o con los efectos farmacológicos de la anestesia, y las reacciones alérgicas solo ocurren raramente. [28] La exposición sistémica a cantidades excesivas de lidocaína produce principalmente efectos sobre el sistema nervioso central (SNC) y cardiovasculares; los efectos sobre el SNC suelen ocurrir a concentraciones más bajas del plasma sanguíneo y efectos cardiovasculares adicionales presentes en concentraciones más altas, aunque el colapso cardiovascular también puede ocurrir con concentraciones bajas . Los ADR por sistema son:
- Excitación del SNC: nerviosismo, agitación, ansiedad, aprensión, hormigueo alrededor de la boca (parestesia circumoral), dolor de cabeza, hiperestesia , temblor, mareos, cambios pupilares, psicosis, euforia, alucinaciones y convulsiones.
- Depresión del SNC con exposición cada vez más intensa: somnolencia, letargo, dificultad para hablar, hipoestesia , confusión, desorientación, pérdida del conocimiento, depresión respiratoria y apnea .
- Cardiovascular: hipotensión , bradicardia , arritmias , rubor, insuficiencia venosa, aumento del umbral del desfibrilador, edema y / o paro cardíaco , algunos de los cuales pueden deberse a hipoxemia secundaria a depresión respiratoria. [29]
- Respiratorio: broncoespasmo, disnea, depresión o paro respiratorio
- Gastrointestinal: sabor metálico, náuseas, vómitos.
- Oídos: tinnitus
- Ojos: ardor local, hiperemia conjuntival, cambios / ulceración del epitelio corneal, diplopía, cambios visuales (opacificación)
- Piel: picazón, despigmentación, erupción cutánea, urticaria , edema, angioedema, hematomas, inflamación de la vena en el lugar de la inyección, irritación de la piel cuando se aplica tópicamente.
- Sangre: metahemoglobinemia
- Alergia
Las reacciones adversas asociadas con el uso de lidocaína intravenosa son similares a los efectos tóxicos de la exposición sistémica anterior. Estos están relacionados con la dosis y son más frecuentes a velocidades de perfusión elevadas (≥3 mg / min). Las reacciones adversas comunes incluyen: dolor de cabeza, mareos, somnolencia, confusión, alteraciones visuales, tinnitus, temblor y / o parestesia . Las reacciones adversas poco frecuentes asociadas con el uso de lidocaína incluyen: hipotensión , bradicardia , arritmias , paro cardíaco , espasmos musculares, convulsiones , coma y / o depresión respiratoria. [29]
En general, es seguro usar lidocaína con vasoconstrictor como la adrenalina, incluso en regiones como la nariz , las orejas, los dedos de manos y pies . [30] Si bien se han planteado preocupaciones sobre la muerte del tejido si se usa en estas áreas, la evidencia no respalda estas preocupaciones. [30]
Interacciones [ editar ]
Cualquier fármaco que también sea ligando de CYP3A4 y CYP1A2 puede potencialmente aumentar los niveles séricos y el potencial de toxicidad o disminuir los niveles séricos y la eficacia, dependiendo de si inducen o inhiben las enzimas, respectivamente. También se deben considerar cuidadosamente los medicamentos que pueden aumentar la posibilidad de metahemoglobinemia . Tanto la dronedarona como la morfina liposomal son absolutamente una contraindicación , ya que pueden aumentar los niveles séricos, pero cientos de otros fármacos requieren vigilancia para detectar interacciones. [31]
Contraindicaciones [ editar ]
Las contraindicaciones absolutas para el uso de lidocaína incluyen:
- Bloqueo cardíaco de segundo o tercer grado (sin marcapasos)
- Bloqueo sinoauricular severo (sin marcapasos)
- Reacción adversa grave a los anestésicos locales lidocaína o amida
- Hipersensibilidad al maíz y productos relacionados con el maíz (se usa dextrosa derivada del maíz en las inyecciones mixtas)
- Tratamiento concomitante con quinidina , flecainida , disopiramida , procainamida (agentes antiarrítmicos de clase I)
- Uso previo de clorhidrato de amiodarona
- Síndrome de Adams-Stokes [32]
- Síndrome de Wolff-Parkinson-White [32]
- La FDA no recomienda la lidocaína viscosa para tratar el dolor de dentición en niños y bebés. [33]
Tenga precaución en pacientes con cualquiera de estos:
- Hipotensión no debida a arritmia
- Bradicardia
- Ritmo idioventricular acelerado
- Pacientes de edad avanzada
- Síndrome de Ehlers-Danlos
- Deficiencia de pseudocolinesterasa
- Infusión intraarticular (esta no es una indicación aprobada y puede causar condrólisis )
- Porfiria , especialmente porfiria aguda intermitente ; la lidocaína ha sido clasificada como porfirógena debido a las enzimas hepáticas que induce, [34] aunque la evidencia clínica sugiere que no lo es. [35] La bupivacaína es una alternativa segura en este caso.
- Función hepática deteriorada: las personas con función hepática reducida pueden tener una reacción adversa con la administración repetida de lidocaína porque el fármaco es metabolizado por el hígado. Las reacciones adversas pueden incluir síntomas neurológicos (por ejemplo, mareos, náuseas, espasmos musculares, vómitos o convulsiones). [36]
Sobredosis [ editar ]
Las sobredosis de lidocaína pueden ser el resultado de la administración excesiva por vía tópica o parenteral , la ingestión oral accidental de preparados tópicos por parte de niños (que son más susceptibles a una sobredosis), la inyección intravenosa accidental (en lugar de la subcutánea, intratecal o paracervical) o el uso prolongado de anestesia por infiltración subcutánea durante la cirugía estética.
Estas sobredosis a menudo han provocado una toxicidad grave o la muerte tanto en niños como en adultos. La lidocaína y sus dos metabolitos principales pueden cuantificarse en sangre, plasma o suero para confirmar el diagnóstico en posibles víctimas de intoxicación o para ayudar en la investigación forense en caso de sobredosis mortal.
La lidocaína a menudo se administra por vía intravenosa como agente antiarrítmico en situaciones críticas de cuidados cardíacos. [37] El tratamiento con emulsiones lipídicas intravenosas (utilizadas para la alimentación parenteral ) para revertir los efectos de la toxicidad de los anestésicos locales se está volviendo más común. [38]
Condrólisis glenohumeral postartroscópica [ editar ]
La lidocaína en grandes cantidades puede ser tóxica para el cartílago y las infusiones intraarticulares pueden provocar condrólisis glenohumeral postartroscópica . [39]
Farmacología [ editar ]
Mecanismo de acción [ editar ]
La lidocaína altera la conducción de señales en las neuronas al prolongar la inactivación de los canales rápidos de Na + dependientes de voltaje en la membrana celular neuronal responsable de la propagación del potencial de acción . [40] Con un bloqueo suficiente, los canales de sodio activados por voltaje no se abrirán y no se generará un potencial de acción. Una titulación cuidadosa permite un alto grado de selectividad en el bloqueo de neuronas sensoriales, mientras que concentraciones más altas también afectan a otros tipos de neuronas.
El mismo principio se aplica a las acciones de esta droga en el corazón. El bloqueo de los canales de sodio en el sistema de conducción, así como de las células musculares del corazón, eleva el umbral de despolarización, lo que hace que sea menos probable que el corazón inicie o conduzca potenciales de acción tempranos que pueden causar una arritmia. [41]
Farmacocinética [ editar ]
Cuando se usa como inyectable, por lo general comienza a funcionar en cuatro minutos y dura entre media hora y tres horas. [8] [9] La lidocaína se metaboliza (desalquilada) en aproximadamente un 95% en el hígado principalmente por CYP3A4 a los metabolitos farmacológicamente activos monoetilglicinexilidida (MEGX) y luego posteriormente a la glicina xilidida inactiva . MEGX tiene una vida media más larga que la lidocaína, pero también es un bloqueador de los canales de sodio menos potente. [42] El volumen de distribución es de 1.1 L / kg a 2.1 L / kg, pero la insuficiencia cardíaca congestiva puede disminuirlo. Aproximadamente del 60% al 80% circula unido a la proteína alfa 1glicoproteína ácida. La biodisponibilidad oral es del 35% y la biodisponibilidad tópica es del 3%.
La semivida de eliminación de la lidocaína es bifásica y de aproximadamente 90 a 120 minutos en la mayoría de los pacientes. Esto puede prolongarse en pacientes con insuficiencia hepática (promedio 343 min) o insuficiencia cardíaca congestiva (promedio 136 min). [43] La lidocaína se excreta en la orina (90% como metabolitos y 10% como fármaco inalterado). [44]
Historia [ editar ]
La lidocaína, el primer anestésico local de tipo amino amida , fue sintetizada por primera vez bajo el nombre de 'xilocaína' por el químico sueco Nils Löfgren en 1943. [45] [46] [47] Su colega Bengt Lundqvist realizó los primeros experimentos de inyección de anestesia en él mismo. [45] Se comercializó por primera vez en 1949.
Sociedad y cultura [ editar ]
Formas de dosificación [ editar ]
La lidocaína, generalmente en forma de su sal de clorhidrato , está disponible en varias formas, incluidas muchas formulaciones tópicas y soluciones para inyección o infusión. [48] También está disponible como parche transdérmico , que se aplica directamente sobre la piel.
Clorhidrato de lidocaína, epinefrina al 2% 1: 80.000 solución inyectable en un cartucho
Clorhidrato de lidocaína, solución inyectable al 1%.
Aerosol tópico de lidocaína
2% de lidocaína viscosa
Nombres [ editar ]
La lidocaína es la denominación común internacional (DCI), la denominación británica aprobada (BAN) y la denominación australiana aprobada (AAN), [49] mientras que la lignocaína es la antigua BAN [ cita requerida ] y AAN. Tanto el nombre antiguo como el nuevo se mostrarán en la etiqueta del producto en Australia hasta al menos 2023. [50]
La xilocaína es una marca.
Uso recreativo [ editar ]
A partir de 2010, la Agencia Mundial Antidopaje[actualizar] no incluye la lidocaína como una sustancia cuyo uso está prohibido en el deporte. [51] Se utiliza como adyuvante , adulterante y diluyente de drogas ilícitas como la cocaína y la heroína . [52] Es uno de los tres ingredientes comunes en el aceite de mejora del sitio utilizado por los culturistas . [53]
Adulterante en la cocaína [ editar ]
La lidocaína a menudo se agrega a la cocaína como diluyente . [54] [55] La cocaína y la lidocaína adormecen las encías cuando se aplican. Esto le da al usuario la impresión de cocaína de alta calidad, cuando en realidad el usuario está recibiendo un producto diluido. [56]
Estado del compendio [ editar ]
- Farmacopea japonesa 15
- Farmacopea de los Estados Unidos 31 [57]
Uso veterinario [ editar ]
Es un componente del medicamento veterinario Tributame junto con la embutramida y la cloroquina que se utilizan para llevar a cabo la eutanasia en caballos y perros. [58] [59]
Ver también [ editar ]
- Dimetocaína (tiene alguna actividad DRI )
- Lidocaína / prilocaína
- Procaína
- Mexiletina
Referencias [ editar ]
- ^ "Lidocaína" . Diccionario Merriam-Webster .
- ^ "Lidocaína" . Dictionary.com íntegro . Casa al azar .
- ^ "Estándar de venenos de febrero de 2021" . Registro Federal de Legislación . 1 de enero de 2021 . Consultado el 11 de abril de 2021 .
- ^ "Inyección de clorhidrato de lidocaína BP 1% p / v - Resumen de las características del producto (SmPC)" . (emc) . 29 de junio de 2020 . Consultado el 11 de abril de 2021 .
- ^ "Xylocaine MPF- inyección de clorhidrato de lidocaína, solución Xilocaína- inyección de clorhidrato de lidocaína, solución Xilocaína- clorhidrato de lidocaína, inyección de bitartrato de epinefrina, solución" . DailyMed . Consultado el 11 de abril de 2021 .
- ^ "Parche de Ztlido-lidocaína" . DailyMed . Consultado el 11 de abril de 2021 .
- ^ a b c d e f g h i j k "Clorhidrato de lidocaína (antiarrítmico)" . La Sociedad Estadounidense de Farmacéuticos del Sistema de Salud. Archivado desde el original el 10 de agosto de 2015 . Consultado el 26 de agosto de 2015 .
- ^ a b c d e f g h i j "Clorhidrato de lidocaína (local)" . La Sociedad Estadounidense de Farmacéuticos del Sistema de Salud. Archivado desde el original el 6 de septiembre de 2015 . Consultado el 26 de agosto de 2015 .
- ^ a b c J. P. Nolan; PJF Baskett (1997). "Analgesia y anestesia" . En David Skinner; Andrew Swain; Rodney Peyton; Colin Robertson (eds.). Cambridge Textbook of Accident and Emergency Medicine . Coordinadora del proyecto, Fiona Whinster. Cambridge, Reino Unido: Cambridge University Press. pag. 194. ISBN 9780521433792. Archivado desde el original el 8 de septiembre de 2017.
- ^ Scriabine, Alexander (1999). "Descubrimiento y desarrollo de los principales fármacos actualmente en uso" . En Ralph Landau; Basil Achilladelis; Alexander Scriabine (eds.). Innovación farmacéutica: revolucionando la salud humana . Filadelfia: Chemical Heritage Press. pag. 211. ISBN 9780941901215. Archivado desde el original el 8 de septiembre de 2017.
- ^ Organización Mundial de la Salud (2019). Lista modelo de medicamentos esenciales de la Organización Mundial de la Salud: 21a lista 2019 . Ginebra: Organización Mundial de la Salud. hdl : 10665/325771 . WHO / MVP / EMP / IAU / 2019.06. Licencia: CC BY-NC-SA 3.0 IGO.
- ^ Hamilton, Richart (2015). Tarascon Pocket Pharmacopoeia 2015 Deluxe Lab-Coat Edition . Jones y Bartlett Learning. pag. 22. ISBN 9781284057560.
- ^ "El Top 300 de 2021" . ClinCalc . Consultado el 18 de febrero de 2021 .
- ^ "Lidocaína - estadísticas de uso de drogas" . ClinCalc . Consultado el 18 de febrero de 2021 .
- ^ "Medicamentos anestésicos locales" .
- ^ Cepeda MS, Tzortzopoulou A, Thackrey M, Hudcova J, Arora Gandhi P, Schumann R (diciembre de 2010). Tzortzopoulou A (ed.). "Ajuste del pH de la lidocaína para reducir el dolor en la inyección". La base de datos Cochrane de revisiones sistemáticas (12): CD006581. doi : 10.1002 / 14651858.CD006581.pub2 . PMID 21154371 . (Retirado, consulte doi : 10.1002 / 14651858.cd006581.pub3 . Si se trata de una cita intencional de un documento retraído, reemplácelo por ).
{{Retracted}}{{Retracted|intentional=yes}} - ^ Derry S, Wiffen PJ, Moore RA, Quinlan J (julio de 2014). Derry S (ed.). "Lidocaína tópica para el dolor neuropático en adultos" . La base de datos Cochrane de revisiones sistemáticas . 7 (7): CD010958. doi : 10.1002 / 14651858.CD010958.pub2 . PMC 6540846 . PMID 25058164 .
- ^ Sinha S, Schreiner AJ, Biernaskie J, Nickerson D, Gabriel VA (noviembre de 2017). "Tratamiento del dolor en los sitios donantes de injertos de piel: revisión y recomendaciones clínicas". The Journal of Trauma and Acute Care Surgery . 83 (5): 954–964. doi : 10.1097 / TA.0000000000001615 . PMID 28598907 . S2CID 44520644 .
- ^ "Spray de lidocaína / prilocaína para la eyaculación precoz". Boletín de fármacos y terapéutica . 55 (4): 45–48. Abril de 2017. doi : 10.1136 / dtb.2017.4.0469 . PMID 28408390 . S2CID 19110955 .
- ↑ Kumar M, Chawla R, Goyal M (2015). "Anestesia tópica" . Revista de Farmacología Clínica de Anestesiología . 31 (4): 450–6. doi : 10.4103 / 0970-9185.169049 . PMC 4676230 . PMID 26702198 .
- ^ Martí-Carvajal AJ, Simancas-Racines D, Anand V, Bangdiwala S (agosto de 2015). "Lidocaína profiláctica para el infarto de miocardio". La base de datos Cochrane de revisiones sistemáticas . 8 (8): CD008553. doi : 10.1002 / 14651858.CD008553.pub2 . PMID 26295202 .
- ^ Slaughter LA, Patel AD, Slaughter JL (marzo de 2013). "Tratamiento farmacológico de las convulsiones neonatales: una revisión sistemática" . Revista de neurología infantil . 28 (3): 351–64. doi : 10.1177 / 0883073812470734 . PMC 3805825 . PMID 23318696 .
- ^ Weibel S, Jelting Y, Pace NL, Helf A, Eberhart LH, Hahnenkamp K, et al. (Junio de 2018). "Infusión continua de lidocaína perioperatoria intravenosa para el dolor postoperatorio y la recuperación en adultos" . La base de datos Cochrane de revisiones sistemáticas . 6 : CD009642. doi : 10.1002 / 14651858.cd009642.pub3 . PMC 6513586 . PMID 29864216 .
- ^ Biller JA (2007). "Obstrucción de las vías respiratorias, broncoespasmo y tos" . En Berger AM, Shuster JL, Von Roenn JH (eds.). Principios y práctica de los cuidados paliativos y la oncología de apoyo . Hagerstwon, MD: Lippincott Williams & Wilkins. págs. 297-307. ISBN 978-0-7817-9595-1.
La lidocaína inhalada se usa para suprimir la tos durante la broncoscopia. Los estudios en animales y algunos estudios en humanos sugieren que la lidocaína tiene un efecto antitusivo ...
- ^ Birsa LM, Verity PG, Lee RF (mayo de 2010). "Evaluación de los efectos de diversas sustancias químicas sobre la descarga y el dolor causado por nematocistos de medusas". Comp. Biochem. Physiol. C Toxicol. Pharmacol . 151 (4): 426-30. doi : 10.1016 / j.cbpc.2010.01.007 . PMID 20116454 .
- ^ Morabito R, Marino A, Dossena S, La Spada G (junio de 2014). "La secreción de nematocistos en los brazos orales de Pelagia noctiluca (Cnidaria, Scyphozoa) puede verse afectada por lidocaína, etanol, amoniaco y ácido acético". Toxicon . 83 : 52–8. doi : 10.1016 / j.toxicon.2014.03.002 . PMID 24637105 .
- ^ James G. Adams (2012). "32" . Medicina de emergencia: Fundamentos clínicos . Ciencias de la salud de Elsevier. ISBN 9781455733941. Archivado desde el original el 8 de septiembre de 2017.
- ^ Jackson D, Chen AH, Bennett CR (octubre de 1994). "Identificación de la verdadera alergia a la lidocaína". J Am Dent Assoc . 125 (10): 1362–6. doi : 10.14219 / jada.archive.1994.0180 . PMID 7844301 .
- ^ a b Manual de medicamentos australianos . Adelaide, S. Aust: Australian Medicines Handbook Pty Ltd. 2006. ISBN 978-0-9757919-2-9.[ página necesaria ]
- ↑ a b Nielsen LJ, Lumholt P, Hölmich LR (octubre de 2014). "[La anestesia local con vasoconstrictor es segura de usar en áreas con arterias terminales en los dedos de las manos, los pies, la nariz y las orejas]". Ugeskrift para Laeger . 176 (44). PMID 25354008 .
- ^ "Lidocaína" . Epocrates. Archivado desde el original el 22 de abril de 2014.
- ^ a b "Inyección de clorhidrato de lidocaína y dextrosa al 5%" . Cambios en el etiquetado de seguridad . Centro de Evaluación e Investigación de Medicamentos de la FDA (CDER). Enero de 2014. Archivado desde el original el 3 de abril de 2013.
- ^ "Lidocaína viscosa: comunicación sobre la seguridad de los medicamentos - se requiere un recuadro de advertencia - no debe usarse para tratar el dolor de dentición" . Centro de Evaluación e Investigación de Medicamentos de la FDA (CDER). Junio de 2014. Archivado desde el original el 14 de julio de 2014.
- ^ "Cuadro 96-4. Fármacos y porfiria" (PDF) . Merck Manual . Merck & Company, Inc. 2011. Archivado desde el original el 20 de abril de 2014.
- ^ "Lidocaína - N01BB02" . Monografía de porfirinogenicidad de fármacos . El Centro de Porfiria de Noruega y el Centro de Porfiria de Suecia. Archivado desde el original el 20 de abril de 2014.
Una fuerte evidencia clínica apunta a que la lidocaína probablemente no es porfirinogénica.
- ^ Khan, M. Gabriel (2007). Terapia con fármacos cardíacos (7ª ed.). Totowa, Nueva Jersey: Humana Press. ISBN 9781597452380.
- ^ Baselt R (2008). Disposición de sustancias químicas y drogas tóxicas en el hombre (8ª ed.). Foster City, CA: Publicaciones biomédicas. págs. 840–4. ISBN 978-0-9626523-7-0.
- ^ Picard J, Ward SC, Zumpe R, Meek T, Barlow J, Harrop-Griffiths W (febrero de 2009). "Directrices y la adopción de la terapia de 'rescate de lípidos' para la toxicidad del anestésico local". Anestesia . 64 (2): 122–5. doi : 10.1111 / j.1365-2044.2008.05816.x . PMID 19143686 . S2CID 25581037 .
- ^ Gulihar A, Robati S, Twaij H, Salih A, Taylor GJ (diciembre de 2015). "Cartílago articular y anestésico local: una revisión sistemática de la literatura actual" . Revista de ortopedia . 12 (Supl. 2): S200-10. doi : 10.1016 / j.jor.2015.10.005 . PMC 4796530 . PMID 27047224 .
- ^ Carterall, William A. (2001). "Mecanismos moleculares de bloqueo y bloqueo de canales de sodio". Canales de sodio e hiperexcitabilidad neuronal . Simposios de la Fundación Novartis. 241 . págs. 206–225. doi : 10.1002 / 0470846682.ch14 . ISBN 9780470846681.
- ^ Sheu SS, Lederer WJ (octubre de 1985). "Acciones inotrópicas y antiarrítmicas negativas de la lidocaína. Dependencia del acortamiento de la duración del potencial de acción y reducción de la actividad intracelular del sodio" . Investigación de circulación . 57 (4): 578–90. doi : 10.1161 / 01.res.57.4.578 . PMID 2412723 .
- ^ Lewin NA, Nelson LH (2006). "Capítulo 61: Antiarrítmicos". En Flomenbaum N, Goldfrank LR, Hoffman RL, Howland MD, Lewin NA, Nelson LH (eds.). Emergencias toxicológicas de Goldfrank (8ª ed.). Nueva York: McGraw-Hill. págs. 963–4. ISBN 978-0-07-143763-9.
- ^ Thomson PD, Melmon KL, Richardson JA, Cohn K, Steinbrunn W, Cudihee R, Rowland M (abril de 1973). "Farmacocinética de la lidocaína en insuficiencia cardíaca avanzada, enfermedad hepática e insuficiencia renal en humanos". Ana. Interno. Med . 78 (4): 499–508. doi : 10.7326 / 0003-4819-78-4-499 . PMID 4694036 .
- ^ Collinsworth KA, Kalman SM, Harrison DC (1974). "La farmacología clínica de la lidocaína como fármaco antiarrítmico" . Circulación . 50 (6): 1217–30. doi : 10.1161 / 01.CIR.50.6.1217 . PMID 4609637 .
- ↑ a b Löfgren N (1948). Estudios sobre anestésicos locales: Xilocaína: una nueva droga sintética (Disertación inaugural). Estocolmo, Suecia: Ivar Heggstroms. OCLC 646046738 . [ página necesaria ]
- ↑ Löfgren N, Lundqvist B (1946). "Estudios sobre anestésicos locales II". Svensk Kemisk Tidskrift . 58 : 206-17.
- ^ Wildsmith JAW (2011). "Lidocaína: una historia más compleja de lo que sugiere la química 'simple'" (PDF) . Las Actas de la Sociedad de Historia de la Anestesia . 43 : 9-16. Archivado (PDF) desde el original el 22 de abril de 2014.
- ^ "Formas y nombres internacionales de lidocaína" . Drugs.com . Consultado el 29 de octubre de 2017 .
- ^ "Resumen de ingredientes de lidocaína" . Administración de bienes terapéuticos . Consultado el 20 de septiembre de 2018 .
- ^ "Actualización de nombres de ingredientes de medicamentos - lista de ingredientes afectados" . Administración de bienes terapéuticos . 24 de junio de 2019 . Consultado el 16 de febrero de 2020 .
- ^ "El estándar internacional de la lista de prohibiciones de 2010" (PDF) . El Código Mundial Antidopaje . Agencia Mundial Antidopaje (AMA). 19 de septiembre de 2009. Archivado desde el original (PDF) el 11 de septiembre de 2013.
- ^ "Evaluación de la amenaza de drogas de Nueva York" . Centro Nacional de Inteligencia sobre Drogas. Noviembre de 2002. Archivado desde el original el 12 de agosto de 2012.
- ^ Pupka A, Sikora J, Mauricz J, Cios D, Płonek T (2009). "[El uso de Synthol en la construcción del cuerpo]". Polimery W Medycynie . 39 (1): 63–5. PMID 19580174 .
- ^ Bernardo NP; Siqueira MEPB; De Paiva MJN; Maia PP (2003). "Cafeína y otros adulterantes en incautaciones de cocaína callejera en Brasil". Revista Internacional de Políticas de Drogas . 14 (4): 331–4. doi : 10.1016 / S0955-3959 (03) 00083-5 .
- ^ "ESTADOS UNIDOS de América, demandante apelado, v. Luis A. CUELLO, Alvaro Bastides-Benitez, John Doe, a / k / a Hugo Hurtado y Alvaro Carvajal, demandados apelativos" . Expediente No. 78-5314 . Tribunal de Apelaciones de los Estados Unidos, Quinto Circuito. 1979-07-25. Archivado desde el original el 24 de mayo de 2012.
- ↑ Winterman, Denise (7 de septiembre de 2010). "Cómo cortar las drogas se convirtió en un gran negocio" . BBC News Online . Revista BBC News. Archivado desde el original el 2 de febrero de 2017 . Consultado el 20 de enero de 2017 .
- ^ "Boletín de revisión: Crema de lidocaína y prilocaína: revisión de la prueba de compuestos relacionados" . La Convención de la Farmacopea de los Estados Unidos. 30 de noviembre de 2007. Archivado desde el original el 1 de mayo de 2013.
- ^ Peterson, Michael E .; Talcott, Patricia A. (7 de agosto de 2013). Toxicología de pequeños animales . Ciencias de la salud de Elsevier. ISBN 978-0323241984. Archivado desde el original el 8 de septiembre de 2017.
- ^ "Resumen de libertad de información de la FDA - Tributame" (PDF) . Archivado desde el original (PDF) el 18 de mayo de 2015.
Enlaces externos [ editar ]
- "Lidocaína" . Portal de información sobre medicamentos . Biblioteca Nacional de Medicina de EE. UU.
- "Parche transdérmico de lidocaína" . MedlinePlus .
- Patente estadounidense 2441498 , Nils Magnus Loefgren & Bengt Josef Lundqvist, "Alkyl glycinanilides", publicada el 1948-05-11, concedida el 1948-05-11, asignada a ASTRA APOTEKARNES KEM FAB