Presión positiva continua en la vía aérea
| Presión positiva continua en la vía aérea |
|---|
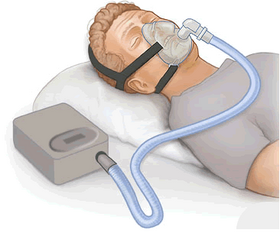 Equipo para terapia CPAP: generador de flujo, manguera, mascarilla facial |
La presión positiva continua en las vías respiratorias ( CPAP ) es una forma de ventilación con presión positiva en las vías respiratorias (PAP) en la que se aplica continuamente un nivel constante de presión mayor que la presión atmosférica al tracto respiratorio superior de una persona. La aplicación de presión positiva puede estar destinada a prevenir el colapso de las vías respiratorias superiores, como ocurre en la apnea obstructiva del sueño , o para reducir el trabajo respiratorio en condiciones tales como insuficiencia cardíaca aguda descompensada.. La terapia CPAP es muy eficaz para controlar la apnea obstructiva del sueño. El cumplimiento y la aceptación del uso de la terapia CPAP pueden ser un factor limitante, con un 8% de las personas que dejan de usarlo después de la primera noche y un 50% durante el primer año. [1]
Usos médicos
Apnea obstructiva del sueño de severa a moderada
La CPAP es el tratamiento más eficaz para la apnea obstructiva del sueño de moderada a grave , en la que la presión leve de la CPAP evita que las vías respiratorias colapsen o se bloqueen. [1] [2] Se ha demostrado que la CPAP es 100% efectiva para eliminar las apneas obstructivas del sueño en la mayoría de las personas que usan la terapia de acuerdo con las recomendaciones de su médico. [1] Además, un metanálisis mostró que la terapia con CPAP puede reducir los síntomas de disfunción eréctil en pacientes masculinos con apnea obstructiva del sueño. [3]
Síndrome de resistencia de las vías respiratorias superiores
El síndrome de resistencia de las vías respiratorias superiores es otra forma de trastornos respiratorios del sueño con síntomas que son similares a la apnea obstructiva del sueño, pero no lo suficientemente graves como para ser considerada AOS. La CPAP se puede usar para tratar UARS a medida que avanza la afección, a fin de evitar que se convierta en apnea obstructiva del sueño. [4] [5] [6]
Recién nacidos prematuros
La CPAP también se puede usar para tratar a bebés prematuros cuyos pulmones aún no están completamente desarrollados. Por ejemplo, los médicos pueden usar CPAP en bebés con síndrome de dificultad respiratoria . Se asocia con una disminución en la incidencia de displasia broncopulmonar . En algunos bebés prematuros cuyos pulmones no se han desarrollado completamente, la CPAP mejora la supervivencia y disminuye la necesidad de tratamiento con esteroides para sus pulmones. En entornos de recursos limitados donde la CPAP mejora la frecuencia respiratoria y la supervivencia en niños con enfermedad pulmonar primaria, los investigadores han descubierto que las enfermeras pueden iniciar y administrar la atención con visitas médicas de una o dos veces al día. [7]
COVID-19
En marzo de 2020, la USFDA sugirió que se pueden usar dispositivos CPAP para ayudar a los pacientes afectados por COVID-19 ; [8] sin embargo, recomendaron filtración adicional ya que la ventilación no invasiva puede aumentar el riesgo de transmisión infecciosa. [9]
Otros usos
También se ha sugerido la CPAP para el tratamiento de la insuficiencia respiratoria hipoxémica aguda en niños; sin embargo, debido a un número limitado de estudios clínicos, no está clara la eficacia y seguridad de este enfoque para proporcionar asistencia respiratoria. [10]
Contraindicaciones
CPAP no se puede utilizar en las siguientes situaciones o condiciones: [11]
- Una persona no respira por sí sola.
- Una persona no coopera o está ansiosa.
- Una persona no puede proteger sus propias vías respiratorias (es decir, ha alterado la conciencia por razones distintas al sueño, como una enfermedad extrema, intoxicación, coma, etc.)
- Una persona no está estable debido a un paro respiratorio.
- Una persona ha experimentado un trauma facial o quemaduras faciales.
- Una persona que ha tenido una cirugía facial, esofágica o gástrica previa puede encontrar esta opción de tratamiento difícil o inadecuada.
Efectos adversos
Algunas personas experimentan dificultades para adaptarse a la terapia CPAP e informan malestar general, congestión nasal, distensión abdominal, sensaciones de claustrofobia, problemas de fugas de máscara y quejas relacionadas con la conveniencia. [1]
Mecanismo
La terapia CPAP utiliza máquinas diseñadas específicamente para administrar un flujo de aire a una presión constante. Las máquinas CPAP poseen un motor que presuriza el aire a temperatura ambiente y lo administra a través de una manguera conectada a una máscara o tubo que usa el paciente. [12] [6] Esta corriente constante de aire se abre y mantiene las vías respiratorias superiores sin obstrucciones durante la inhalación y la exhalación. [1] Algunas máquinas CPAP también tienen otras características, como humidificadores calentados.
La terapia es una alternativa a la presión positiva al final de la espiración (PEEP). Ambas modalidades de stent abren los alvéolos en los pulmones y, por lo tanto, reclutan más área de la superficie pulmonar para la ventilación, pero, mientras que la PEEP se refiere a los dispositivos que imponen presión positiva solo al final de la exhalación , los dispositivos CPAP aplican presión positiva continua en las vías respiratorias a lo largo de todo el proceso. ciclo respiratorio. Por lo tanto, el ventilador no realiza un ciclo durante la CPAP, no se proporciona una presión adicional mayor que el nivel de CPAP y los pacientes deben iniciar todas sus respiraciones. [13]
Método de administración de CPAP
CPAP nasal
Las puntas nasales o una mascarilla nasal son la modalidad de tratamiento más común. [11] Las puntas nasales se colocan directamente en las fosas nasales de la persona. Una mascarilla nasal es una pequeña mascarilla que cubre la nariz. También hay mascarillas de almohada nasal que tienen un cojín en la base de las fosas nasales y se consideran la opción menos invasiva. [14] [15] Con frecuencia, la CPAP nasal se usa para bebés, aunque este uso es controvertido. Los estudios han demostrado que la CPAP nasal reduce el tiempo de ventilación, pero también prevaleció una mayor incidencia de neumotórax . [dieciséis]
CPAP nasofaríngeo
La CPAP nasofaríngea se administra mediante un tubo que se coloca a través de la nariz de la persona y termina en la nasofaringe. [11] Este tubo pasa por alto la cavidad nasal para administrar la CPAP más abajo en el sistema respiratorio superior.
Mascara facial
Una mascarilla facial completa sobre la boca y la nariz es otro método para las personas que respiran por la boca cuando duermen. [11] A menudo, las mascarillas orales y naso-orales se utilizan cuando la congestión u obstrucción nasal es un problema. [ cita médica necesaria ] También existen dispositivos que combinan la presión nasal con dispositivos de avance mandibular (MAD).
Cumplimiento
Una gran parte de las personas no se adhiere al método recomendado de terapia con CPAP, y más del 50% de las personas dejan de usarlo durante el primer año. [1] Se requiere un cambio significativo en el comportamiento para comprometerse con el uso a largo plazo de la terapia CPAP y esto puede ser difícil para muchas personas. [1] Además, las personas con apnea obstructiva del sueño de moderada a grave tienen un mayor riesgo de síntomas concomitantes como ansiedad y depresión, lo que puede hacer que sea más difícil cambiar sus hábitos de sueño y usar CPAP de forma regular. [1] Se ha demostrado que los enfoques educativos y de apoyo ayudan a motivar a las personas que necesitan terapia CPAP a usar sus dispositivos con más frecuencia. [1]
Historia
Colin Sullivan , médico y profesor australiano, inventó la CPAP en 1980 en el Royal Prince Alfred Hospital de Sydney . [17]
Ver también
- Presión positiva al final de la espiración : presión superior a la atmosférica en los pulmones al final de la espiración
Referencias
- ^ a b c d e f g h i Askland, Kathleen; Wright, Lauren; Wozniak, Dariusz R .; Emmanuel, Talia; Caston, Jessica; Smith, Ian (abril de 2020). "Intervenciones educativas, de apoyo y conductuales para mejorar el uso de máquinas de presión positiva continua en las vías respiratorias en adultos con apnea obstructiva del sueño" . La base de datos Cochrane de revisiones sistemáticas . 4 : CD007736. doi : 10.1002 / 14651858.cd007736.pub3 . ISSN 1469-493X . PMC 7137251 . PMID 32255210 .
- ^ Werman, Howard A .; Karren, K; Mistovich, Joseph (2014). "Presión positiva continua en las vías respiratorias (CPAP)". En Werman A. Howard; Mistovich J; Karren K (eds.). Atención de emergencia prehospitalaria, 10e . Pearson Education , Inc. pág. 242.
- ^ Yang, Zhihao; Du, Guodong; Ma, Lei; Lv, Yunhui; Zhao, Yang; Yau, Tung On (febrero de 2021). "Terapia de presión positiva continua en las vías respiratorias en pacientes con apnea obstructiva del sueño con disfunción eréctil-A metanálisis" . The Clinical Respiratory Journal . 15 (2): 163–168. doi : 10.1111 / crj.13280 . ISSN 1752-699X . PMID 32975905 . S2CID 221917475 .
- ↑ de Godoy, Luciana BM; Palombini, Luciana O .; Guilleminault, cristiano; Poyares, Dalva; Tufik, Sergio; Togeiro, Sonia M. (enero de 2015). "Tratamiento del síndrome de resistencia de las vías respiratorias superiores en adultos: ¿dónde nos encontramos?" . Ciencia del sueño . 8 (1): 42–48. doi : 10.1016 / j.slsci.2015.03.001 . ISSN 1984-0063 . PMC 4608900 . PMID 26483942 .
- ^ "Tratamientos" . stanfordhealthcare.org . Consultado el 11 de mayo de 2021 .
- ↑ a b Repasky, David (3 de marzo de 2021). "Máquina CPAP: cómo funciona, razones y usos" . CPAP.com . Consultado el 11 de mayo de 2021 .
- ^ Patrick, Wilson; Moresky, Rachel; Baiden, Frank; Brooks, Joshua; Morris, Marilyn; Giessler, Katie; Punguyire, Damien; Apio, Gavin; Agyeman-Ampromfi, Akua; López-Pintado, Sara; Sylverken, Justicia; Nyarko-Jectey, Kwadwo; Tagbor, Harry (junio de 2017). "Presión positiva continua en las vías respiratorias para niños con dificultad respiratoria indiferenciada en Ghana: un ensayo de grupo abierto, cruzado" . Lancet Global Health . 5 (6): e615 – e623. doi : 10.1016 / S2214-109X (17) 30145-6 . PMID 28495265 .
- ^ "Estrategias de mitigación de suministro de ventilador: carta a los proveedores de atención médica" . Administración de Drogas y Alimentos de EE. UU . FDA . Consultado el 30 de marzo de 2020 .
- ^ "Recursos de COVID-19 para anestesiólogos" . asahq.org . Sociedad Estadounidense de Anestesiólogos (ASA) . Consultado el 30 de marzo de 2020 .
- ↑ Shah, Prakeshkumar S .; Ohlsson, Arne; Shah, Jyotsna P. (4 de noviembre de 2013). "Presión extratorácica negativa continua o presión positiva continua en las vías respiratorias en comparación con la ventilación convencional para la insuficiencia respiratoria hipoxémica aguda en niños" . La base de datos Cochrane de revisiones sistemáticas (11): CD003699. doi : 10.1002 / 14651858.CD003699.pub4 . ISSN 1469-493X . PMC 6464907 . PMID 24186774 .
- ^ a b c d Pinto, Venessa L .; Sharma, Sandeep (2020), "Continuous Positive Airway Pressure (CPAP)" , StatPearls , Treasure Island (FL): StatPearls Publishing, PMID 29489216 , consultado el 2 de septiembre de 2020
- ^ "Encontrar el tubo (manguera) adecuado para su CPAP" . Avanzado de Medicina del Sueño Services, Inc . 2017-03-23 . Consultado el 11 de mayo de 2021 .
- ^ Werman, Howard A .; Karren, K; Mistovich, Joseph (2014). "Presión positiva continua en las vías respiratorias (CPAP)". En Werman A. Howard; Mistovich J; Karren K (eds.). Atención de emergencia prehospitalaria, 10e . Pearson Education , Inc.
- ^ "Presentación de diapositivas: ¿Qué máscaras de CPAP son mejores para usted?" . Mayo Clinic . Consultado el 11 de mayo de 2021 .
- ^ "¿Cuál es la diferencia entre almohadas nasales, nasales y máscaras CPAP de cara completa?" . Avanzado de Medicina del Sueño Services, Inc . 2016-05-19 . Consultado el 11 de mayo de 2021 .
- ^ Morley, CJ; Davis, PG; Doyle, LW; Brion, LP; Hascoet, JM; Carlin, JB; Coin Trial, I. (2008). "CPAP nasal o intubación al nacer para bebés muy prematuros" (PDF) . Revista de Medicina de Nueva Inglaterra . 358 (7): 700–708. doi : 10.1056 / NEJMoa072788 . PMID 18272893 .
- ^ "CPAP: recursos, máquinas para la apnea del sueño y máscaras" . 29 de junio de 2009.
enlaces externos
- Winters, Catherine (25 de diciembre de 2016). "Cómo dejar de roncar" . Consumer Reports . Consultado el 20 de diciembre de 2019 .
- Ventilacion mecanica
- Tratamiento de los trastornos del sueño.