Espirometria
| Espirometria | |
|---|---|
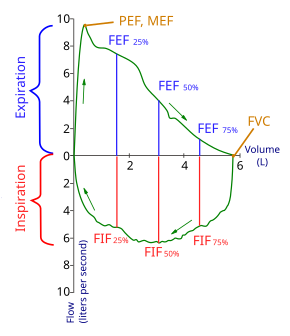 Bucle de flujo-volumen que muestra una maniobra FVC exitosa. Los valores positivos representan la expiración, los valores negativos representan la inspiración. Al comienzo de la prueba, tanto el flujo como el volumen son iguales a cero (lo que representa el volumen en el espirómetro en lugar del pulmón). El trazo se mueve en el sentido de las agujas del reloj para la espiración seguida de la inspiración. Después del punto de partida, la curva asciende rápidamente a un pico (el flujo espiratorio máximo). (Tenga en cuenta que el valor de FEV1 es arbitrario en este gráfico y solo se muestra con fines ilustrativos; estos valores deben calcularse como parte del procedimiento). | |
| Malla | D013147 |
| Código OPS-301 | 1-712 |
La espirometría (que significa la medición de la respiración ) es la más común de las pruebas de función pulmonar (PFT). Mide la función pulmonar , específicamente la cantidad (volumen) y / o la velocidad (flujo) de aire que se puede inhalar y exhalar. La espirometría es útil para evaluar los patrones respiratorios que identifican afecciones como asma , fibrosis pulmonar , fibrosis quística y EPOC . También es útil como parte de un sistema de vigilancia de la salud , en el que los patrones respiratorios se miden a lo largo del tiempo. [1]
La espirometría genera neumotacógrafos, que son gráficos que trazan el volumen y el flujo de aire que entra y sale de los pulmones de una inhalación y una exhalación.
Indicaciones
La espirometría está indicada por las siguientes razones:
- para diagnosticar o controlar el asma [2] [3] [4]
- para detectar enfermedades respiratorias en pacientes que presentan síntomas de disnea, y para distinguir enfermedades respiratorias de las cardíacas como la causa [5]
- para medir la respuesta bronquial en pacientes con sospecha de asma [5]
- para diagnosticar y diferenciar entre enfermedad pulmonar obstructiva y enfermedad pulmonar restrictiva [5]
- seguir la historia natural de las enfermedades en las afecciones respiratorias [5]
- para evaluar la discapacidad por asma ocupacional [5]
- para identificar a aquellos en riesgo de barotrauma pulmonar durante el buceo [5]
- para realizar una evaluación de riesgos preoperatoria antes de la anestesia o la cirugía cardiotorácica [5]
- para medir la respuesta al tratamiento de las condiciones que detecta la espirometría [5]
- para diagnosticar la disfunción de las cuerdas vocales .
Contraindicaciones
Las maniobras espiratorias forzadas pueden agravar algunas condiciones médicas. [6] La espirometría no debe realizarse cuando el individuo presenta:
- Hemoptisis de origen desconocido
- Neumotórax
- Estado cardiovascular inestable (angina, infarto de miocardio reciente, etc.)
- Aneurismas torácicos, abdominales o cerebrales
- Cataratas o cirugía ocular reciente
- Cirugía torácica o abdominal reciente
- Náuseas, vómitos o enfermedad aguda
- Infección viral reciente o actual
- Hipertensión no diagnosticada
Prueba de espirometría
Esta sección no cita ninguna fuente . ( Noviembre de 2019 ) |
Espirómetro
La prueba de espirometría se realiza mediante un dispositivo llamado espirómetro , [7] que viene en varias variedades diferentes. La mayoría de los espirómetros muestran los siguientes gráficos, llamados espirogramas:
- una curva de volumen-tiempo , que muestra el volumen (litros) a lo largo del eje Y y el tiempo (segundos) a lo largo del eje X
- un bucle de flujo-volumen , que representa gráficamente la tasa de flujo de aire en el eje Y y el volumen total inspirado o expirado en el eje X
Procedimiento
La prueba básica de capacidad vital de volumen forzado (CVF) varía ligeramente según el equipo utilizado, ya sea en circuito cerrado o en circuito abierto, pero debe seguir la estandarización de espirometría ATS / ERS .
Generalmente, se le pide al paciente que respire lo más profundamente que pueda y luego exhale en el sensor lo más fuerte posible, durante el mayor tiempo posible, preferiblemente al menos 6 segundos. A veces va seguida directamente de una inspiración rápida (inhalación), en particular cuando se evalúa una posible obstrucción de las vías respiratorias superiores . A veces, la prueba estará precedida por un período de inhalación y exhalación silenciosa del sensor (volumen corriente), o la inhalación rápida (parte inspiratoria forzada) vendrá antes de la espiración forzada.
Durante la prueba, se pueden usar pinzas nasales suaves para evitar que el aire se escape por la nariz. Se pueden usar boquillas con filtro para prevenir la propagación de microorganismos.
Limitaciones de la prueba
La maniobra depende en gran medida de la cooperación y el esfuerzo del paciente, y normalmente se repite al menos tres veces para garantizar la reproducibilidad . Dado que los resultados dependen de la cooperación del paciente, la FVC solo puede subestimarse, nunca sobreestimarse.
Debido a la cooperación del paciente requerida, la espirometría solo se puede usar en niños con la edad suficiente para comprender y seguir las instrucciones dadas (6 años o más), y solo en pacientes que pueden comprender y seguir instrucciones; por lo tanto, esta prueba no es válida. adecuado para pacientes que están inconscientes, muy sedados o que tienen limitaciones que podrían interferir con los esfuerzos respiratorios vigorosos. Hay otros tipos de pruebas de función pulmonar disponibles para bebés y personas inconscientes.
Otra limitación importante es el hecho de que muchos asmáticos intermitentes o leves tienen una espirometría normal entre exacerbaciones agudas, lo que limita la utilidad de la espirometría como diagnóstico. Es más útil como herramienta de monitorización: una disminución repentina del FEV1 u otra medida espirométrica en el mismo paciente puede indicar un empeoramiento del control, incluso si el valor bruto sigue siendo normal. Se anima a los pacientes a registrar sus mejores medidas personales.
Pruebas relacionadas
La espirometría también puede formar parte de una prueba de provocación bronquial , que se utiliza para determinar la hiperreactividad bronquial al ejercicio riguroso, la inhalación de aire frío / seco o con un agente farmacéutico como la metacolina o la histamina .
A veces, para evaluar la reversibilidad de una afección en particular, se administra un broncodilatador antes de realizar otra ronda de pruebas para comparar. Esto se conoce comúnmente como prueba de reversibilidad o prueba posbroncodilatador (Post BD) y es una parte importante en el diagnóstico de asma versus EPOC.
Otras pruebas complementarias de la función pulmonar incluyen pletismografía y lavado de nitrógeno .
Parámetros
Los parámetros más comunes medidos en la espirometría son la capacidad vital (VC), la capacidad vital forzada (FVC), el volumen espiratorio forzado (FEV) a intervalos cronometrados de 0,5, 1,0 (FEV1), 2,0 y 3,0 segundos, flujo espiratorio forzado 25-75 % (FEF 25-75) y ventilación voluntaria máxima (MVV), [8] también conocida como capacidad respiratoria máxima. [9] Se pueden realizar otras pruebas en determinadas situaciones.
Los resultados generalmente se brindan tanto en datos brutos (litros, litros por segundo) como en porcentaje pronosticado: el resultado de la prueba como un porcentaje de los "valores pronosticados" para los pacientes de características similares (altura, edad, sexo y, a veces, raza y peso) . La interpretación de los resultados puede variar según el médico y la fuente de los valores predichos. En términos generales, los resultados más cercanos al 100% previsto son los más normales y los resultados superiores al 80% a menudo se consideran normales. Se han publicado múltiples publicaciones de valores pronosticados y pueden calcularse en función de la edad, el sexo, el peso y la etnia. Sin embargo, la revisión por parte de un médico es necesaria para un diagnóstico preciso de cualquier situación individual.
También se administra un broncodilatador en determinadas circunstancias y se realiza una comparación gráfica previa / posterior para evaluar la eficacia del broncodilatador. Vea la impresión de ejemplo.
La capacidad residual funcional (FRC) no se puede medir mediante espirometría, pero se puede medir con un pletismógrafo o pruebas de dilución (por ejemplo, prueba de dilución de helio).
Capacidad vital forzada (FVC)
La capacidad vital forzada (FVC) es el volumen de aire que se puede expulsar a la fuerza después de la inspiración completa, [11] medido en litros. La FVC es la maniobra más básica en las pruebas de espirometría.
Volumen espiratorio forzado en 1 segundo (FEV1)
El FEV1 es el volumen de aire que se puede expulsar a la fuerza en el primer segundo, después de la inspiración completa. [11] Los valores promedio del FEV1 en personas sanas dependen principalmente del sexo y la edad, según el diagrama. Los valores comprendidos entre el 80% y el 120% del valor medio se consideran normales. [12] Los valores normales previstos para el VEF1 pueden calcularse y dependen de la edad, el sexo, la altura, la masa y la etnia, así como del estudio de investigación en el que se basan.
Relación FEV1 / FVC
FEV1 / FVC es la relación entre FEV1 y FVC. En adultos sanos, esto debería ser aproximadamente del 70 al 80% (disminuyendo con la edad). [13] En enfermedades obstructivas (asma, EPOC, bronquitis crónica, enfisema), el FEV1 disminuye debido al aumento de la resistencia de las vías respiratorias al flujo espiratorio; la FVC también puede disminuir, debido al cierre prematuro de las vías respiratorias en la espiración, pero no en la misma proporción que el FEV1 (por ejemplo, tanto el FEV1 como la FVC se reducen, pero el primero se ve más afectado debido al aumento de la resistencia de las vías respiratorias) . Esto genera un valor reducido (<70%, a menudo ~ 45%). En enfermedades restrictivas (como la fibrosis pulmonar ), tanto el FEV1 como la FVC se reducen proporcionalmente y el valor puede ser normal o incluso aumentar como resultado de la disminución de la distensibilidad pulmonar.
Un valor derivado del FEV1 es el FEV1% previsto (FEV1%), que se define como el FEV1 del paciente dividido por el FEV1 medio en la población para cualquier persona de la misma edad, altura, sexo y raza. [ cita médica necesaria ]
Flujo espiratorio forzado (FEF)
El flujo espiratorio forzado (FEF) es el flujo (o velocidad) de aire que sale del pulmón durante la parte media de una espiración forzada. Puede administrarse en momentos discretos , generalmente definidos por la fracción de la capacidad vital forzada (FVC) que se ha exhalado. Los intervalos discretos habituales son 25%, 50% y 75% (FEF25, FEF50 y FEF75), o 25% y 50% de la FVC que se ha exhalado. También se puede dar como una media del flujo durante un intervalo, también generalmente delimitado por cuando quedan fracciones específicas de FVC, generalmente 25-75% (FEF25-75%). Los rangos promedio en la población sana dependen principalmente del sexo y la edad; el FEF25-75% se muestra en el diagrama de la izquierda. Los valores que oscilan entre el 50 y el 60% y hasta el 130% del promedio se consideran normales. [12] Los valores normales predichos para FEF se pueden calcular y dependen de la edad, el sexo, la altura, la masa y el origen étnico, así como del estudio de investigación en el que se basan.
MMEF o MEF significa flujo espiratorio máximo (medio) y es el pico de flujo espiratorio tomado de la curva flujo-volumen y medido en litros por segundo. En teoría, debería ser idéntico al flujo espiratorio máximo (PEF), que, sin embargo, generalmente se mide con un medidor de flujo máximo y se expresa en litros por minuto. [14]
Investigaciones recientes sugieren que FEF25-75% o FEF25-50% pueden ser un parámetro más sensible que el FEV1 en la detección de la enfermedad obstructiva de las vías respiratorias pequeñas. [15] [16] Sin embargo, en ausencia de cambios concomitantes en los marcadores estándar, las discrepancias en el flujo espiratorio de rango medio pueden no ser lo suficientemente específicas para ser útiles, y las guías de práctica actual recomiendan continuar usando FEV1, VC y FEV1 / VC como indicadores de enfermedad obstructiva. [17] [18]
Más raramente, el flujo espiratorio forzado puede administrarse a intervalos definidos por la cantidad restante de la capacidad pulmonar total. En tales casos, normalmente se designa como, por ejemplo, FEF70% TLC, FEF60% TLC y FEF50% TLC. [14]
Flujo inspiratorio forzado 25–75% o 25–50%
El flujo inspiratorio forzado 25–75% o 25–50% (FIF 25–75% o 25–50%) es similar a FEF 25–75% o 25–50% excepto que la medición se toma durante la inspiración. [ cita médica necesaria ]
Flujo espiratorio máximo (PEF)
El flujo espiratorio máximo (PEF) es el flujo máximo (o velocidad) alcanzado durante la espiración forzada máxima iniciada con la inspiración completa, medida en litros por minuto o en litros por segundo.
Volumen corriente (TV)
El volumen corriente es la cantidad de aire inhalado o exhalado normalmente en reposo. [ cita médica necesaria ]
Capacidad pulmonar total (TLC)
La capacidad pulmonar total (TLC) es el volumen máximo de aire presente en los pulmones. [ cita médica necesaria ]
Capacidad de difusión (DLCO)
La capacidad de difusión (o DLCO ) es la absorción de monóxido de carbono de una sola inspiración en un tiempo estándar (generalmente 10 segundos). Durante la prueba, la persona inhala una mezcla de gas de prueba que consiste en aire regular que incluye un gas trazador inerte y CO, menos del uno por ciento. Dado que la hemoglobina tiene una mayor afinidad por el CO que el oxígeno, el tiempo de retención de la respiración puede ser de solo 10 segundos, que es una cantidad de tiempo suficiente para que se produzca esta transferencia de CO. Dado que se conoce la cantidad inhalada de CO, el CO exhalado se resta para determinar la cantidad transferida durante el tiempo de retención de la respiración. El gas trazador se analiza simultáneamente con el CO para determinar la distribución de la mezcla de gas de prueba. Esta prueba detectará alteraciones de la difusión, por ejemplo, en la fibrosis pulmonar.[20] Esto debe corregirse para la anemia (una concentración baja de hemoglobina reducirá la DLCO) y la hemorragia pulmonar (el exceso de glóbulos rojos en el intersticio o los alvéolos puede absorber CO y aumentar artificialmente la capacidad de DLCO). La presión atmosférica y / o la altitud también afectarán la DLCO medida, por lo que se necesita un factor de corrección para ajustar la presión estándar.
Ventilación voluntaria máxima (MVV)
La ventilación voluntaria máxima (MVV) es una medida de la cantidad máxima de aire que se puede inhalar y exhalar en un minuto. Para la comodidad del paciente, esto se realiza durante un período de tiempo de 15 segundos antes de extrapolarse a un valor de un minuto expresado en litros / minuto. Los valores medios para machos y hembras son 140-180 y 80-120 litros por minuto, respectivamente. [ cita médica necesaria ]
Disformidad pulmonar estática (C st )
Al estimar la distensibilidad pulmonar estática, las mediciones de volumen del espirómetro deben complementarse con transductores de presión para medir simultáneamente la presión transpulmonar . Al trazar una curva con las relaciones entre cambios de volumen y cambios de presión transpulmonar, C st es la pendiente de la curva durante cualquier volumen dado, o, matemáticamente, ΔV / ΔP. [21] La distensibilidad pulmonar estática es quizás el parámetro más sensible para la detección de mecánicas pulmonares anormales. [22] Se considera normal si es del 60% al 140% del valor promedio en la población para cualquier persona de edad, sexo y composición corporal similares. [12]
En aquellos con insuficiencia respiratoria aguda con ventilación mecánica, "la distensibilidad estática del sistema respiratorio total se obtiene convencionalmente dividiendo el volumen corriente por la diferencia entre la presión 'meseta' medida en la abertura de la vía aérea (PaO) durante una oclusión al final inspiración y presión positiva al final de la espiración (PEEP) establecida por el ventilador ". [23]
| Medición | Valor aproximado | |
| Masculino | Mujer | |
| Capacidad vital forzada (FVC) | 4,8 litros | 3,7 litros |
| Volumen corriente (Vt) | 500 ml | 390 ml |
| Capacidad pulmonar total (TLC) | 6,0 litros | 4,7 litros |
Otros
Tiempo espiratorio forzado (FET)
El tiempo espiratorio forzado (FET) mide la duración de la espiración en segundos.
Capacidad vital lenta (SVC)
La capacidad vital lenta (SVC) es el volumen máximo de aire que se puede exhalar lentamente después de una inhalación máxima lenta.
Presión máxima (P max y P i )
| Espirómetro - ERV en cc (cm 3 ) Edad promedio 20 | |
| Masculino | Mujer |
| 4320 | 3387 |
P max es la presión máxima asintóticamente que pueden desarrollar los músculos respiratorios a cualquier volumen pulmonar y P i es la presión inspiratoria máxima que puede desarrollarse a volúmenes pulmonares específicos. [24] Esta medición también requiere transductores de presión además. Se considera normal si es del 60% al 140% del valor promedio en la población para cualquier persona de edad, sexo y composición corporal similares. [12] Un parámetro derivado es el coeficiente de retracción (CR) que es P max / TLC. [14]
Tiempo medio de tránsito (MTT)
El tiempo medio de tránsito es el área bajo la curva flujo-volumen dividida por la capacidad vital forzada. [25]
Presión inspiratoria máxima (MIP) MIP, también conocida como fuerza inspiratoria negativa (NIF) , es la presión máxima que se puede generar contra una vía aérea ocluida comenzando en la capacidad residual funcional (FRC). Es un marcador de la función y fuerza de los músculos respiratorios. [26] Representado por centímetros de presión de agua (cmH2O) y medido con un manómetro . La presión inspiratoria máxima es un índice importante y no invasivo de la fuerza del diafragma y una herramienta independiente para diagnosticar muchas enfermedades. [27] Las presiones inspiratorias máximas típicas en hombres adultos se pueden estimar a partir de la ecuación, M IP = 142 - (1.03 x Edad) cmH 2 O, donde la edad está en años.[28]
Tecnologías utilizadas en espirómetros
- Espirómetros volumétricos
- Campana de agua
- Cuña de fuelle
- Espirómetros de medición de flujo
- Fleisch-pneumotach
- Lilly (pantalla) pneumotach
- Turbina / Rotor del estator (normalmente referido incorrectamente como turbina. En realidad, una paleta giratoria que gira debido al flujo de aire generado por el sujeto. Las revoluciones de la paleta se cuentan cuando rompen un haz de luz)
- Tubo de pitot
- Anemómetro de hilo caliente
- Ultrasonido
Ver también
- Medidor de flujo máximo
- Lavado de nitrógeno
Referencias
- ^ "Espirometría" . Instituto Nacional de Seguridad y Salud Ocupacional (NIOSH) . Consultado el 31 de enero de 2017 .
- ^ Academia Estadounidense de Alergia, Asma e Inmunología . "Cinco cosas que los médicos y los pacientes deben cuestionar" (PDF) . Elegir sabiamente: una iniciativa de la Fundación ABIM . Academia Estadounidense de Alergia, Asma e Inmunología . Consultado el 14 de agosto de 2012 . CS1 maint: varios nombres: lista de autores ( enlace )
- ^ Informe del panel de expertos 3: Directrices para el diagnóstico y tratamiento del asma (PDF) (número de publicación del NIH 08-5846 ed.). Institutos Nacionales de Salud. 2007.
- ^ Bateman, ED; Hurd, SS; Barnes, PJ; Bousquet, J .; Drazen, JM; Fitzgerald, M .; Gibson, P .; Ohta, K .; O'Byrne, P .; Pedersen, SE; Pizzichini, E .; Sullivan, SD; Wenzel, SE; Zar, HJ (2008). "Estrategia global para el manejo y prevención del asma: resumen ejecutivo de GINA" . Revista respiratoria europea . 31 (1): 143-178. doi : 10.1183 / 09031936.00138707 . PMID 18166595 . S2CID 206960094 .
- ↑ a b c d e f g h Pierce, R. (2005). "Espirometría: una medida clínica esencial". Médico de familia australiano . 34 (7): 535–539. PMID 15999163 .
- ^ Clark, Margaret Varnell (2010). Asma: Guía para médicos (ist ed.). Burlington, Ma .: Jones y Bartlett Learning. pag. 46 . ISBN 978-0763778545.
- ^ "Espirometría" . Clínica Cleveland . Consultado el 13 de septiembre de 2020 .
- ^ surgeryencyclopedia.com> Pruebas de espirometría . Consultado el 14 de marzo de 2010.
- ^ MVV y MBC
- ^ Stanojevic S, Wade A, Stocks J, et al. (Febrero de 2008). "Rangos de referencia para la espirometría en todas las edades: un nuevo enfoque" . Soy. J. Respir. Crit. Care Med . 177 (3): 253–60. doi : 10.1164 / rccm.200708-1248OC . PMC 2643211 . PMID 18006882 .
- ↑ a b Perez, LL (marzo-abril de 2013). "Espirometría de oficina". Médico Osteopático de Familia . 5 (2): 65–69. doi : 10.1016 / j.osfp.2012.09.003 .
- ^ a b c d LUNGFUNKTION - Compendio de prácticas para el semestre 6. Departamento de Ciencias Médicas, Fisiología Clínica, Hospital Académico, Uppsala, Suecia. Consultado en 2010.
- ^ Clínica, Cleveland (2010). Medicina clínica actual 2010 (2ª ed.). Filadelfia, Pensilvania: Saunders. pag. 8. ISBN 978-1416066439.
- ^ a b c Modelo de interpretación - compendio en el Hospital Académico de Uppsala. Por H. Hedenström. 2009-02-04
- ^ Simon, Michael R .; Chinchilli, Vernon M .; Phillips, Brenda R .; Sorkness, Christine A .; Lemanske Jr., Robert F .; Szefler, Stanley J .; Taussig, Lynn; Bacharier, Leonard B .; Morgan, Wayne (1 de septiembre de 2010). "Flujo espiratorio forzado entre el 25% y el 75% de la capacidad vital y la relación FEV1 / capacidad vital forzada en relación a parámetros clínicos y fisiológicos en niños asmáticos con valores normales de FEV1" . Revista de alergia e inmunología clínica . 126 (3): 527–534.e8. doi : 10.1016 / j.jaci.2010.05.016 . PMC 2933964 . PMID 20638110 .
- ^ Ciprandi, Giorgio; Cirillo, Ignazio (1 de febrero de 2011). "El flujo espiratorio forzado entre el 25% y el 75% de la capacidad vital puede ser un marcador de deterioro bronquial en la rinitis alérgica". Revista de alergia e inmunología clínica . 127 (2): 549, discusión 550-1. doi : 10.1016 / j.jaci.2010.10.053 . PMID 21281879 .
- ^ Pellegrino R, Viegi G, Brusasco V, Crapo RO, Burgos F, Casaburi R, Coates A, van der Grinten CP, Gustafsson P, Hankinson J, Jensen R, Johnson DC, MacIntyre N, McKay R, Miller MR, Navajas D , Pedersen OF, Wanger J (noviembre de 2005). "Estrategias interpretativas para pruebas de función pulmonar" . The European Respiratory Journal . 26 (5): 948–68. doi : 10.1183 / 09031936.05.00035205 . PMID 16264058 . S2CID 2741306 .
- ^ Kreider, Maryl. "Capítulo 14.1 Pruebas de función pulmonar" . Medicina ACP . Propiedades intelectuales de Decker . Consultado el 29 de abril de 2011 .
- ^ Nunn AJ, Gregg I (abril de 1989). "Nuevas ecuaciones de regresión para predecir el flujo espiratorio máximo en adultos" . BMJ . 298 (6680): 1068–70. doi : 10.1136 / bmj.298.6680.1068 . PMC 1836460 . PMID 2497892 . Adaptado por Clement Clarke para su uso en la escala de la UE; consulte Peakflow.com ⇒ Valores normales predictivos (Nomograma, escala de la UE)
- ^ Enciclopedia MedlinePlus : Prueba de difusión pulmonar
- ^ George, Ronald B. (2005). Medicina del pecho: fundamentos de la medicina pulmonar y de cuidados intensivos . Lippincott Williams y Wilkins. pag. 96. ISBN 978-0-7817-5273-2.
- ^ Sud, A .; Gupta, D .; Wanchu, A .; Jindal, SK; Bambery, P. (2001). "Cumplimiento estático pulmonar como índice de enfermedad pulmonar temprana en la esclerosis sistémica". Reumatología clínica . 20 (3): 177–180. doi : 10.1007 / s100670170060 . PMID 11434468 . S2CID 19170708 .
- ^ Rossi A, Gottfried SB, Zocchi L, et al. (Mayo de 1985). "Medición de la distensibilidad estática del sistema respiratorio total en pacientes con insuficiencia respiratoria aguda durante la ventilación mecánica. El efecto de la presión espiratoria final positiva intrínseca". La Revista Estadounidense de Enfermedades Respiratorias . 131 (5): 672–7. doi : 10.1164 / arrd.1985.131.5.672 (inactivo el 31 de octubre de 2021). PMID 4003913 . Mantenimiento de CS1: DOI inactivo a partir de octubre de 2021 ( enlace )
- ^ Lausted, C .; Johnson, A .; Scott, W .; Johnson, M .; Coyne, K .; Coursey, D. (2006). "Presiones inspiratorias y espiratorias estáticas máximas con diferentes volúmenes pulmonares" . Ingeniería Biomédica OnLine . 5 (1): 29. doi : 10.1186 / 1475-925X-5-29 . PMC 1501025 . PMID 16677384 . [1]
- ^ Borth, FM (1982). "La derivación de un índice de función ventilatoria a partir de grabaciones espirométricas mediante análisis canónico". Revista británica de enfermedades del tórax . 76 (4): 400–756. doi : 10.1016 / 0007-0971 (82) 90077-8 . PMID 7150499 .
- ^ Página 352 en: Irwin, Richard (2008). Procedimientos, técnicas y monitorización mínimamente invasiva en medicina intensiva . Filadelfia: Wolters Kluwer Health / Lippincott Williams & Wilkins. ISBN 978-0781778626.
- ^ Sachs MC, Enright PL, Hinckley Stukovsky KD, Jiang R, Barr RG, Estudio multiétnico del estudio de la aterosclerosis pulmonar (2009). "Realización de pruebas de presión inspiratoria máxima y ecuaciones de referencia de presión inspiratoria máxima para 4 razas / grupos étnicos" . Respir Care . 54 (10): 1321–8. PMC 3616895 . PMID 19796411 . CS1 maint: varios nombres: lista de autores ( enlace )
- ^ Wilson SH, Cooke NT, Edwards RH, Spiro SG (julio de 1984). "Valores normales previstos para presiones respiratorias máximas en adultos y niños caucásicos" . Thorax . 39 (7): 535–8. doi : 10.1136 / thx.39.7.535 . PMC 459855 . PMID 6463933 .
Otras lecturas
- Miller MR, Crapo R, Hankinson J, Brusasco V, Burgos F, Casaburi R, Coates A, Enright P, van der Grinten CP, Gustafsson P, Jensen R, Johnson DC, MacIntyre N, McKay R, Navajas D, Pedersen OF, Pellegrino R, Viegi G, Wanger J (julio de 2005). "Consideraciones generales para las pruebas de función pulmonar" . Revista respiratoria europea . 26 (1): 153-161. doi : 10.1183 / 09031936.05.00034505 . PMID 15994402 . S2CID 5626417 .
enlaces externos
| Wikimedia Commons tiene medios relacionados con la espirometría . |
- Sociedad Torácica Estadounidense (ATS)
- Sociedad respiratoria europea (ERS)
- Terapia respiratoria
- Prueba de función pulmonar
- Fisiología respiratoria

