Fisiología gastrointestinal
La fisiología gastrointestinal es la rama de la fisiología humana que se ocupa de la función física del tracto gastrointestinal (GI) . La función del tracto gastrointestinal es procesar los alimentos ingeridos por medios mecánicos y químicos, extraer nutrientes y excretar productos de desecho. El tracto gastrointestinal está compuesto por el tubo digestivo, que va desde la boca hasta el ano, así como por las glándulas, sustancias químicas, hormonas y enzimas asociadas que ayudan en la digestión. Los principales procesos que ocurren en el tracto GI son: motilidad, secreción, regulación, digestión y circulación. El funcionamiento y la coordinación adecuados de estos procesos son vitales para mantener una buena salud al proporcionar una digestión y absorción de nutrientes efectivas. [1] [2]
Motilidad
El tracto gastrointestinal genera motilidad utilizando subunidades de músculo liso unidas por uniones gap . Estas subunidades se activan espontáneamente en forma tónica o fásica. Las contracciones tónicas son aquellas que se mantienen desde varios minutos hasta horas seguidas. Estos ocurren en los esfínteres del tracto, así como en la parte anterior del estómago. El otro tipo de contracciones, llamadas contracciones fásicas, consisten en breves períodos de relajación y contracción, que ocurren en la parte posterior del estómago y en el intestino delgado, y son realizadas por la muscularis externa .
La motilidad puede ser hiperactiva (hipermotilidad), provocando diarrea o vómitos, o hipoactiva (hipomotilidad), provocando estreñimiento o vómitos; cualquiera puede causar dolor abdominal. [3]
Estímulo
La estimulación de estas contracciones probablemente se origina en células de músculo liso modificadas llamadas células intersticiales de Cajal . Estas células provocan ciclos espontáneos de potenciales de onda lentos que pueden provocar potenciales de acción en las células del músculo liso. Están asociados con el músculo liso contráctil a través de uniones gap. Estos potenciales de onda lenta deben alcanzar un nivel umbral para que ocurra el potencial de acción, después de lo cual los canales de Ca 2+ en el músculo liso se abren y ocurre un potencial de acción. Como la contracción se clasifica en función de la cantidad de Ca 2+entra en la célula, cuanto mayor es la duración de la onda lenta, más potenciales de acción ocurren. Esto, a su vez, da como resultado una mayor fuerza de contracción del músculo liso. Tanto la amplitud como la duración de las ondas lentas se pueden modificar en función de la presencia de neurotransmisores , hormonas u otras señales paracrinas . El número de potenciales de onda lenta por minuto varía según la ubicación en el tracto digestivo. Este número varía de 3 ondas / min en el estómago a 12 ondas / min en los intestinos. [4]
Patrones de contracción
Los patrones de contracción gastrointestinal en su conjunto se pueden dividir en dos patrones distintos, peristaltismo y segmentación . Ocurriendo entre las comidas, el complejo motor migratorio es una serie de ciclos de ondas peristálticas en distintas fases que comienzan con la relajación, seguidas de un nivel creciente de actividad hasta un nivel máximo de actividad peristáltica que dura 5 a 15 minutos. [5] Este ciclo se repite cada 1,5 a 2 horas, pero se interrumpe por la ingestión de alimentos. Es probable que la función de este proceso elimine el exceso de bacterias y alimentos del sistema digestivo. [6]
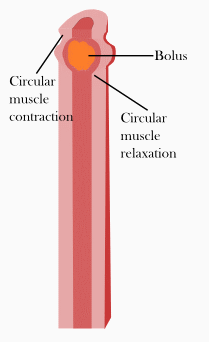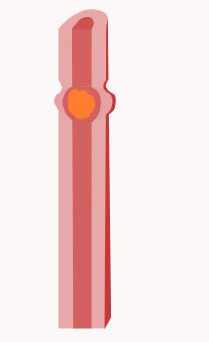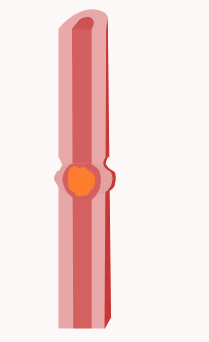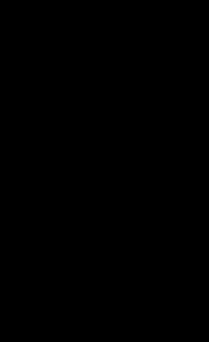
Peristalsis
La peristalsis es uno de los patrones que ocurren durante y poco después de una comida. Las contracciones ocurren en patrones de ondas que viajan por tramos cortos del tracto gastrointestinal de una sección a la siguiente. Las contracciones ocurren directamente detrás del bolo de comida que está en el sistema, forzándolo hacia el ano hacia la siguiente sección relajada del músculo liso. Luego, esta sección relajada se contrae, generando un movimiento suave hacia adelante del bolo a una velocidad de entre 2 y 25 cm por segundo. Este patrón de contracción depende de las hormonas, las señales paracrinas y el sistema nervioso autónomo para una regulación adecuada. [4]
Segmentación
La segmentación también ocurre durante y poco después de una comida en períodos cortos en patrones segmentados o aleatorios a lo largo del intestino. Este proceso se lleva a cabo mediante la relajación de los músculos longitudinales, mientras que los músculos circulares se contraen en secciones alternas, mezclando así la comida. Esta mezcla permite que los alimentos y las enzimas digestivas mantengan una composición uniforme, así como asegurar el contacto con el epitelio para una adecuada absorción. [4]
Secreción
Cada día, el sistema digestivo segrega siete litros de líquido. Este líquido se compone de cuatro componentes principales: iones, enzimas digestivas, moco y bilis. Aproximadamente la mitad de estos líquidos son secretados por las glándulas salivales, el páncreas y el hígado, que componen los órganos accesorios y las glándulas del sistema digestivo. El resto del líquido es secretado por las células epiteliales GI.
Iones
El componente más grande de los fluidos secretados son los iones y el agua, que primero se secretan y luego se reabsorben a lo largo del tracto. Los iones secretados consisten principalmente en H + , K + , Cl - , HCO 3 - y Na + . El agua sigue el movimiento de estos iones. El tracto gastrointestinal logra este bombeo de iones utilizando un sistema de proteínas que son capaces de transporte activo , difusión facilitada y movimiento de iones de canal abierto. La disposición de estas proteínas en los lados apical y basolateral del epitelio determina el movimiento neto de iones y agua en el tracto.
Las células parietales secretan H + y Cl - en la luz del estómago creando condiciones ácidas con un pH bajo de 1. H + se bombea al estómago intercambiándolo con K + . Este proceso también requiere ATP como fuente de energía; sin embargo, el Cl - sigue a la carga positiva en el H + a través de una proteína del canal apical abierto.
HCO 3 : la secreción se produce para neutralizar las secreciones ácidas que llegan al duodeno del intestino delgado. La mayor parte del HCO 3 - proviene de pancreáticos células acinares en forma de NaHCO 3 en una solución acuosa. [5] Este es el resultado de la alta concentración de HCO 3 - y Na + presente en el conducto, lo que crea un gradiente osmótico al que sigue el agua. [4]
Enzimas digestivas
La segunda secreción vital del tracto gastrointestinal son las enzimas digestivas que se secretan en la boca, el estómago y los intestinos. Algunas de estas enzimas son secretadas por órganos digestivos accesorios, mientras que otras son secretadas por las células epiteliales del estómago y el intestino. Si bien algunas de estas enzimas permanecen incrustadas en la pared del tracto GI, otras se secretan en forma de proenzima inactiva . [4] Cuando estas proenzimas alcanzan la luz del tracto, un factor específico de una proenzima en particular la activará. Un buen ejemplo de esto es la pepsina , que es secretada en el estómago por las células principales . La pepsina en su forma secretada es inactiva ( pepsinógeno). Sin embargo, una vez que alcanza la luz gástrica, se activa en pepsina por la alta concentración de H +, convirtiéndose en una enzima vital para la digestión. La liberación de enzimas está regulada por señales neurales, hormonales o paracrinas. Sin embargo, en general, la estimulación parasimpática aumenta la secreción de todas las enzimas digestivas.
Moco
El moco se libera en el estómago y el intestino y sirve para lubricar y proteger la mucosa interna del tracto. Está compuesto por una familia específica de glicoproteínas denominadas mucinas y generalmente es muy viscoso. El moco es producido por dos tipos de células especializadas denominadas células mucosas en el estómago y células caliciformes en los intestinos. Las señales para una mayor liberación de moco incluyen inervaciones parasimpáticas, respuesta del sistema inmunológico y mensajeros del sistema nervioso entérico. [4]
Bilis
La bilis se secreta en el duodeno del intestino delgado a través del conducto colédoco . Se produce en las células del hígado y se almacena en la vesícula biliar hasta que se libera durante una comida. La bilis está formada por tres elementos: sales biliares , bilirrubina y colesterol. La bilirrubina es un producto de desecho de la descomposición de la hemoglobina. El colesterol presente se secreta con las heces. El componente de sal biliar es una sustancia activa no enzimática que facilita la absorción de grasas ayudándolas a formar una emulsión con agua debido a su naturaleza anfótera . Estas sales se forman en los hepatocitos a partir de ácidos biliares combinados con un aminoácido.. Otros compuestos, como los productos de desecho de la degradación de los fármacos, también están presentes en la bilis. [5]
Regulación
El sistema digestivo tiene un sistema complejo de regulación de la motilidad y la secreción que es vital para su correcto funcionamiento. Esta tarea se logra a través de un sistema de reflejos largos del sistema nervioso central (SNC), reflejos cortos del sistema nervioso entérico (ENS) y reflejos de péptidos GI que trabajan en armonía entre sí. [4]
Reflejos largos
Los reflejos prolongados del sistema digestivo involucran a una neurona sensorial que envía información al cerebro, que integra la señal y luego envía mensajes al sistema digestivo. Mientras que en algunas situaciones, la información sensorial proviene del tracto gastrointestinal mismo; en otros, la información se recibe de fuentes distintas del tracto gastrointestinal. Cuando ocurre esta última situación, estos reflejos se denominan reflejos de retroalimentación. Este tipo de reflejo incluye reacciones a los alimentos o efectos desencadenantes de peligro en el tracto gastrointestinal. Las respuestas emocionales también pueden desencadenar una respuesta gastrointestinal, como las mariposas en el estómago que se sienten nerviosas. Los reflejos emocionales y de retroalimentación del tracto gastrointestinal se consideran reflejos cefálicos . [4]
Reflejos cortos
El ENS también mantiene el control del sistema digestivo, que puede considerarse como un cerebro digestivo que puede ayudar a regular la motilidad, la secreción y el crecimiento. La información sensorial del sistema digestivo puede ser recibida, integrada y actuada por el sistema entérico solo. Cuando esto ocurre, el reflejo se denomina reflejo corto. [4] Aunque este puede ser el caso en varias situaciones, el ENS también puede trabajar en conjunto con el CNS; las aferencias vagales de las vísceras son recibidas por la médula, las eferentes son afectadas por el nervio vago . Cuando esto ocurre, el reflejo se denomina reflejo vagovagal . El plexo mientérico y el plexo submucosoambos están ubicados en la pared intestinal y reciben señales sensoriales de la luz del intestino o del SNC. [5]
Péptidos gastrointestinales
Para obtener más información, consulte Hormona gastrointestinal.
Los péptidos GI son moléculas de señal que son liberadas a la sangre por las propias células GI. Actúan en una variedad de tejidos, incluido el cerebro, los órganos accesorios digestivos y el tracto gastrointestinal. Los efectos van desde efectos excitadores o inhibidores sobre la motilidad y secreción hasta sensaciones de saciedad o hambre al actuar sobre el cerebro. Estas hormonas se dividen en tres categorías principales, las familias de la gastrina y la secretina , y la tercera está compuesta por todas las demás hormonas, a diferencia de las de las otras dos familias. En la siguiente tabla se resume información adicional sobre los péptidos GI. [7]
| Secretado por | Objetivo | Efectos sobre la secreción endocrina | Efectos sobre la secreción exocrina | Efectos sobre la motilidad | Otros efectos | Estímulo para la liberación | |
|---|---|---|---|---|---|---|---|
| Gastrina | Células G en el estómago | Células ECL; células parietales | Ninguno | Aumenta la secreción de ácido, aumenta el crecimiento de moco. | Estimula la contracción gástrica. | Ninguno | Péptidos y aminoácidos en la luz; péptido liberador de gastrina y ACh en reflejos nerviosos |
| Colecistoquinina (CCK) | Células endocrinas I del intestino delgado; neuronas del cerebro y el intestino | Vesícula biliar, páncreas, músculo liso gástrico | Ninguno | Estimula la secreción de enzimas pancreáticas y HCO3 | Estimula la contracción de la vesícula biliar; inhibe el vaciado del estómago | Saciedad | Ácidos grasos y algunos aminoácidos |
| Secretina | Células endocrinas S del intestino delgado | Páncreas, estómago | Ninguno | Estimula la secreción de HCO3 pancreática y hepática; inhibe la secreción de ácido; crecimiento pancreático | Estimula la contracción de la vesícula biliar; Inhibe el vaciado del estómago | Ninguno | Ácido en el intestino delgado |
| Péptido inhibidor gástrico | Células K endocrinas del intestino delgado | Células beta del páncreas | Estimula la liberación de insulina pancreática. | Inhibe la secreción ácida | Ninguno | Saciedad y metabolismo de los lípidos | Glucosa, ácidos grasos y aminoácidos en el intestino delgado |
| Motilin | Células M endocrinas en el intestino delgado | Músculo liso del estómago y el duodeno | Ninguno | Ninguno | Estimula el complejo motor migratorio | Acción en el cerebro, estimula el complejo motor migratorio. | Ayuno: liberación cíclica cada 1,5 a 2 horas por estímulo neural |
| Péptido-1 similar al glucagón | Células endocrinas en el intestino delgado | Páncreas endocrino | Estimula la liberación de insulina; inhibe la liberación de glucagón | Posiblemente inhibe la secreción ácida | Ralentiza el vaciamiento gástrico | Saciedad; varias funciones del SNC | Comidas mixtas de grasas y carbohidratos. |
Digestión
- carbohidratos ( monosacárido , disacárido )
- proteinas
- lípidos
Circulación esplácnica
- Arteria mesentérica superior
- Arteria mesentérica inferior
enlaces externos
- Notas en la Universidad de Bristol
- Digestivo + Fisiología en la Biblioteca Nacional de Medicina de EE. UU. Encabezamientos de temas médicos (MeSH)
notas y referencias
- ^ Paletas, Eugene; Tischler, Marc (19 de julio de 2014). Fisiología gastrointestinal: un enfoque clínico . Saltador. pag. 9. ISBN 9783319071640.
- ^ "Fisiología humana / El sistema gastrointestinal - Wikilibros, libros abiertos para un mundo abierto" . en.wikibooks.org . Consultado el 5 de septiembre de 2016 .
- ^ Drossman, DA (19 de febrero de 2016). "Trastornos gastrointestinales funcionales: historia, fisiopatología, características clínicas y Roma IV". Gastroenterología . 150 (6): 1262–1279.e2. doi : 10.1053 / j.gastro.2016.02.032 . PMID 27144617 .
- ^ a b c d e f g h i Silverthorn Ph. D, Dee Unglaub (2 de abril de 2006). Fisiología humana: un enfoque integrado . Benjamin Cummings. ISBN 0-8053-6851-5.
- ^ a b c d Bowen DVM PhD, R (5 de julio de 2006). "Fisiopatología del sistema digestivo" . Consultado el 19 de marzo de 2008 .
- ^ PhD de Nosek, TM "Fundamentos de la fisiología humana" . Archivado desde el original el 1 de abril de 2008 . Consultado el 19 de marzo de 2008 .
- ^ "Descripción general de las hormonas gastrointestinales" . www.vivo.colostate.edu . Archivado desde el original el 14 de agosto de 2018 . Consultado el 16 de septiembre de 2016 .
- Fisiología humana