Glándula parótida
| Glándula parótida | |
|---|---|
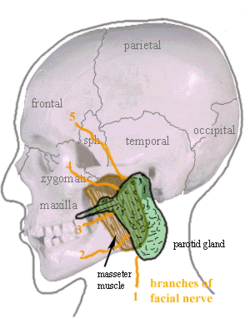 Ubicación de la glándula parótida izquierda en humanos (mostrada en verde). | |
 Imagen | |
| Detalles | |
| Parte de | Glándulas salivales |
| Sistema | Sistema digestivo |
| Identificadores | |
| latín | Glandula parotidea |
| Malla | D010306 |
| TA98 | A05.1.02.003 |
| TA2 | 2800 |
| FMA | 59790 |
| Terminología anatómica | |
La glándula parótida es una glándula salival importante en muchos animales. En los seres humanos, las dos glándulas parótidas están presentes a ambos lados de la boca y delante de ambos oídos . Son las glándulas salivales más grandes. Cada parótida se envuelve alrededor de la rama mandibular y secreta saliva serosa a través del conducto parotídeo hacia la boca, para facilitar la masticación y la deglución y para iniciar la digestión de los almidones . También hay otros dos tipos de glándulas salivales ; son glándulas submandibulares y sublinguales .[1] A veces, las glándulas parótidas accesorias se encuentran cerca de las glándulas parótidas principales. [2]
Etimología
La palabra parótida significa literalmente "al lado de la oreja". Del griego παρωτίς (raíz παρωτιδ-): (glándula) detrás de la oreja <παρά - pará: delante, y οὖς - ous (raíz ὠτ-, ōt-): oreja.
Estructura
Las glándulas parótidas son un par de glándulas salivales principalmente serosas ubicadas debajo y frente a cada canal auditivo , drenando sus secreciones hacia el vestíbulo de la boca a través del conducto parotídeo . [3] Cada glándula se encuentra detrás de la rama mandibular y frente a la apófisis mastoides del hueso temporal . La glándula se puede sentir a ambos lados, palpando frente a cada oreja, a lo largo de la mejilla y debajo del ángulo de la mandíbula . [4]
El conducto parotídeo, un conducto excretor largo, emerge de la parte frontal de cada glándula, superficial al músculo masetero . El conducto perfora el músculo buccinador y luego se abre hacia la boca en la superficie interna de la mejilla, generalmente frente al segundo molar superior . La papila parotídea es una pequeña elevación de tejido que marca la apertura del conducto parotídeo en la superficie interna de la mejilla. [4]
La glándula tiene cuatro superficies: superficial o lateral, superior, anteromedial y posteromedial. La glándula tiene tres bordes: anterior, medial y posterior. La glándula parótida tiene dos extremos: el extremo superior en forma de pequeña superficie superior y un extremo inferior (ápice).
Varias estructuras diferentes atraviesan la glándula. De lateral a medial , estos son:
- Nervio facial
- Vena retromandibular
- Arteria carótida externa
- Arteria temporal superficial
- Ramas del gran nervio auricular
- Arteria maxilar
A veces, las glándulas parótidas accesorias se encuentran como una variación anatómica . Están cerca de las glándulas principales y consisten en tejido de glándulas salivales ectópicas . [2]
Cápsula de glándula parótida
La cápsula de la glándula parótida se forma a partir de la capa de revestimiento de la fascia cervical profunda. Está inervado por el gran nervio auricular. La fascia se divide para encerrar la glándula. Esta división ocurre entre el ángulo de la mandíbula y el proceso mastoideo. La lámina superficial (fascia parotidomassétrica) es gruesa y está unida al arco cigomático. La lámina profunda es delgada y está unida a la apófisis estiloides, la placa timpánica y la rama de la mandíbula. La parte de la lámina profunda que se extiende entre la apófisis estiloides y la mandíbula se engrosa para formar el ligamento estilomastoideo. El ligamento estilomandibular separa la glándula parótida del lóbulo superficial de la glándula submandibular. [ cita requerida ]
Localización
- Relaciones superficiales o laterales: la glándula está situada profunda a la piel, la fascia superficial, la lámina superficial de la capa de revestimiento de la fascia cervical profunda y el nervio auricular mayor (rama anterior de C2 y C3).
- Relaciones anteromediales: la glándula está situada posterolateralmente a la rama mandibular, masetero y músculos pterigoideos medial. Una parte de la glándula puede extenderse entre la rama y el pterigoideo medial, como el proceso pterigoideo. A través de esta superficie emergen ramas del nervio facial y del conducto parotídeo.
- Relaciones posteromediales: la glándula está situada anterolateralmente a la apófisis mastoides del hueso temporal con sus músculos esternocleidomastoideo y digástrico adheridos, la apófisis estiloides del hueso temporal con sus tres músculos adheridos (estilohioideo, estilofaríngeo y estilogloso) y la vaina carotídea con su neurovasculatura contenida (carótida interna). arteria, vena yugular interna y nervios craneales 9, 10, 11 y 12).
- Relaciones mediales: la glándula parótida entra en contacto con el músculo constrictor faríngeo superior en el borde medial, donde se encuentran las superficies anteromedial y posteromedial. Por tanto, existe la necesidad de examinar las fauces en la parotiditis.
Suministro de sangre
La arteria carótida externa y sus ramas terminales dentro de la glándula, es decir, la arteria temporal superficial y la arteria maxilar, también la arteria auricular posterior irrigan la glándula parótida. El retorno venoso es a las venas retromandibulares.
Drenaje linfático
La glándula se drena principalmente hacia los ganglios linfáticos preauriculares o parótidos que finalmente drenan a la cadena cervical profunda.
Inervación
La glándula parótida recibe inervación tanto sensorial como autónoma. La inervación sensorial general de la glándula parótida, su vaina y la piel suprayacente la proporciona el nervio auriculotemporal . La inervación autónoma controla la tasa de producción de saliva y es suministrada por el nervio glosofaríngeo . [5]
Los cuerpos celulares de las fibras simpáticas preganglionares generalmente se encuentran en los cuernos laterales de los segmentos espinales torácicos superiores (T1-T3). Las fibras simpáticas posganglionares del ganglio simpático cervical superior llegan a la glándula como plexos nerviosos periarteriales alrededor de la arteria carótida externa y su función es principalmente la vasoconstricción.
Las fibras parasimpáticas preganglionares salen del tallo cerebral desde el núcleo salival inferior en el nervio glosofaríngeo y luego a través de su tímpano y luego la rama petrosa menor pasan al ganglio ótico . Allí, hacen sinapsis con fibras posganglionares que llegan a la glándula haciendo autostop a través del nervio auriculotemporal , una rama del nervio mandibular . [6] [7] : 255
Histología
La glándula tiene una cápsula propia de tejido conectivo denso, pero también está provista de una cápsula falsa por la capa de revestimiento de la fascia cervical profunda. La fascia en la línea imaginaria entre el ángulo de la mandíbula y el proceso mastoideo se divide en una lámina superficial y una profunda para encerrar la glándula. El risorio es un pequeño músculo incrustado con esta sustancia en cápsula.
La glándula tiene conductos cortos y estriados y conductos largos intercalados. [8] Los conductos intercalados también son numerosos y están revestidos con células epiteliales cuboidales, y tienen luces más grandes que las de los acinos. Los conductos estriados también son numerosos y consisten en un epitelio columnar simple, con estrías que representan las membranas de las células basales infladas y las mitocondrias. [7] : 273
Aunque la glándula parótida es la más grande, proporciona solo el 25% del volumen salival total. La célula serosa predomina en la parótida, lo que hace que la glándula secrete un producto secretor principalmente seroso. [8]
La glándula parótida también secreta alfa-amilasa salival (sAA), que es el primer paso en la descomposición de los almidones durante la masticación. Es la principal glándula exocrina que secreta esto. Descompone la amilosa (almidón de cadena lineal) y la amilopectina (almidón ramificado) hidrolizando enlaces alfa 1,4. Además, se ha sugerido que la alfa amilasa previene la unión bacteriana a las superficies bucales y permite la eliminación de bacterias de la boca. [9]
Desarrollo
Las glándulas salivales parótidas aparecen temprano en la sexta semana del desarrollo prenatal y son las primeras glándulas salivales principales formadas. Las yemas epiteliales de estas glándulas están ubicadas en la parte interna de la mejilla, cerca de las comisuras labiales de la boca primitiva (desde el revestimiento ectodérmico cerca de los ángulos del estomodeo en los arcos faríngeos primero / segundo; el estomodeo en sí se crea a partir de la ruptura de la membrana orofaríngea aproximadamente a los 26 días. [10]) Estas yemas crecen posteriormente hacia las placas óticas de las orejas y se ramifican para formar cordones sólidos con extremos terminales redondeados cerca del nervio facial en desarrollo. Más tarde, alrededor de las 10 semanas de desarrollo prenatal, estos cordones se canalizan y forman conductos, y el más grande se convierte en el conducto parotídeo de la glándula parótida. Los extremos redondeados de los cordones forman los acinos de las glándulas. La secreción de las glándulas parótidas a través del conducto parotídeo comienza aproximadamente a las 18 semanas de gestación. Nuevamente, el tejido conectivo de soporte de la glándula se desarrolla a partir del mesénquima circundante . [8]
Inflamaciones de las glándulas parótidas
Causas
Paperas
Se considera que las paperas son una causa común de inflamación de la glándula parótida: el 85% de los casos ocurren en niños menores de 15 años. La enfermedad es muy contagiosa y se transmite por gotitas en el aire de las secreciones salivales, nasales y urinarias. [11] Los síntomas incluyen edema en el área, trismo y otalgia. La lesión tiende a comenzar en un lado de la cara y eventualmente se vuelve bilateral. [11] La transmisión del paramixovirus es por contacto con la saliva de la persona infectada. [11] Los síntomas iniciales tienden a ser dolor de cabeza y fiebre. Las paperas no son fatales, sin embargo, otras complicaciones pueden incluir inflamación de los ovarios o los testículos. [11]El diagnóstico de paperas se confirma mediante serología viral, el manejo de la enfermedad incluye hidratación y una buena higiene bucal del paciente [11] que requiere una excelente motivación. Sin embargo, desde el desarrollo de la vacuna contra las paperas, que se administra entre los 4 y los 6 años de edad, la incidencia de esta infección viral se ha reducido considerablemente. Esta vacuna ha reducido la incidencia en un 99%. [11]
Neoplasias
Benigno
Las lesiones neoplásicas de la glándula salival parótida pueden ser benignas o malignas. Dentro de la glándula parótida, casi el 80% de los tumores son benignos . [12] Las lesiones benignas tienden a ser indoloras, asintomáticas y de crecimiento lento. Las neoplasias de las glándulas salivales más frecuentes en los niños son los hemangiomas , las malformaciones linfáticas y los adenomas pleomórficos . [11] El diagnóstico de lesiones benignas requiere una biopsia por aspiración con aguja fina . [11] Con diversas lesiones benignas, más comúnmente el adenoma pleomórfico, existe el riesgo de desarrollar una neoplasia maligna con el tiempo. [11] Como resultado, estas lesiones generalmente se resecan.
El adenoma pleomórfico parece ser una neoplasia benigna común de la glándula salival y tiene una incidencia general de 54 a 68%. [11] El tumor de Warthin tiene una incidencia más baja de 6 a 10%; este tumor está asociado con el tabaquismo y es más común en hombres mayores. [11] Las lesiones benignas de la glándula parótida tienen una incidencia significativamente más alta que las lesiones malignas.
Maligno
Las lesiones malignas de las glándulas salivales son raras. Sin embargo, cuando un tumor se extiende a las glándulas salivales submandibular , sublingual y menor, tienden a ser malignos. [11] Puede ser difícil distinguir una lesión maligna de una benigna, ya que ambas se presentan como lesiones indoloras. [11] Una biopsia es fundamental para ayudar al diagnóstico. Hay signos comunes que pueden resaltar la presencia de una lesión maligna. Estos incluyen debilidad del nervio facial, aumento rápido del tamaño del bulto y ulceración de la mucosa de la piel. [11]
El carcinoma mucoepidermoide es un tumor maligno común de las glándulas salivales y tiene una incidencia baja de 4 a 13%. [11] El carcinoma adenoide quístico también es una lesión maligna común de las glándulas salivales y tiene una incidencia de 4 a 8%. Este carcinoma tiende a invadir los nervios y puede reaparecer después del tratamiento. [11]
Enfermedad poliquística de la parótida
Se considera que una enfermedad poliquística del desarrollo de la glándula salival es extremadamente rara y se considera independiente de la parotiditis recurrente . [13] Se cree que la causa es un defecto en las interacciones entre activina , folistatina y TGF-β , que conduce a un trastorno del desarrollo del tejido glandular. [13]
Significación clínica
Parotiditis
La inflamación de una o ambas glándulas parótidas se conoce como parotiditis . La causa más común de parotiditis son las paperas . La vacunación generalizada contra las paperas ha reducido notablemente la incidencia de parotiditis por parotiditis. El dolor de las paperas se debe a la inflamación de la glándula dentro de su cápsula fibrosa. [3]
Además de la infección viral, otras infecciones, como las bacterianas, pueden causar parotiditis (parotiditis supurativa aguda o parotiditis crónica). Estas infecciones pueden causar bloqueo del conducto por cálculos del conducto salival o compresión externa. La inflamación de la glándula parótida también puede deberse a lesiones linfoepiteliales benignas [ aclaración necesaria ] causadas por la enfermedad de Mikulicz y el síndrome de Sjögren . La inflamación de la glándula parótida también puede indicar el trastorno alimentario bulimia nerviosa , creando la apariencia de una línea de la mandíbula gruesa. Con la inflamación de las paperas o la obstrucción de los conductos, se pueden detectar en el torrente sanguíneo niveles elevados de alfa amilasa salival secretada por la glándula parótida.
Reacciones fibrosas
La tuberculosis y la sífilis pueden causar la formación de granulomas en las glándulas parótidas.
Piedras salivales
Los cálculos salivales ocurren principalmente dentro de la confluencia principal de los conductos y dentro del conducto parotídeo principal. El paciente suele quejarse de dolor intenso al salivar y tiende a evitar los alimentos que producen este síntoma. Además, la glándula parótida puede agrandarse al intentar comer. El dolor se puede reproducir en la clínica rociando jugo de limón en la boca. La cirugía depende del sitio del cálculo: si está dentro de la cara anterior del conducto, una simple incisión en la mucosa bucal con esfinterotomía [ aclaración necesaria ] puede permitir la extracción; sin embargo, si se encuentra más posteriormente [se necesita aclaración ] dentro del conducto principal, puede ser necesaria la escisión completa de la glándula.
Lesión
La glándula salival parótida también se puede perforar y el nervio facial se traumatiza temporalmente cuando se administra incorrectamente un bloqueo del nervio de anestesia local alveolar inferior, lo que provoca una parálisis facial transitoria. [4]
Cáncer y tumores
Aproximadamente el 80% de los tumores de la glándula parótida son benignos. [14] Los más comunes incluyen adenoma pleomórfico (70% de los tumores, [14] de los cuales 60% ocurren en mujeres [14] ) y tumor de Warthin (es decir , adenolinfoma , que es más común en hombres que en mujeres). Su importancia está en relación con su posición anatómica y tendencia a crecer con el tiempo. El crecimiento tumoral también puede cambiar la consistencia de la glándula y causar dolor facial en el lado afectado. [4]
Alrededor del 20% de los tumores de la parótida son malignos, siendo los tumores más comunes el carcinoma mucoepidermoide y el carcinoma adenoide quístico . Otros tumores malignos de la glándula parótida son el carcinoma de células acínicas, el carcinoma expleomórfico, el adenoma, el adenocarcinoma (que surge del epitelio ductal de la glándula parótida), el carcinoma de células escamosas (que surge del parénquima de la glándula parótida) y el carcinoma indiferenciado. También se han descrito metástasis de otros sitios como el tumor phyllodes de la mama que se presenta como hinchazón de la parótida. [15] Fundamentalmente, la relación del tumor con las ramas del nervio facial ( CN VII) debe definirse porque la resección puede dañar los nervios y provocar la parálisis de los músculos de la expresión facial.
Cirugía
El tratamiento quirúrgico de los tumores de la glándula parótida a veces es difícil debido a las relaciones anatómicas del alojamiento parotídeo del nervio facial, así como al mayor potencial de recaída posoperatoria. Por lo tanto, la detección de estadios tempranos de un tumor de parótida es extremadamente importante en términos de pronóstico posoperatorio. [14] La técnica operatoria es laboriosa, por recaídas y tratamiento previo incompleto realizado en otras especialidades fronterizas. [14] Las técnicas quirúrgicas en la cirugía de la parótida han evolucionado en los últimos años con el uso de neuromonitorización del nervio facial y se han vuelto más seguras y menos invasivas. [dieciséis]
Después de la extirpación quirúrgica de la glándula parótida ( parotidectomía ), el nervio auriculotemporal puede dañarse y, al recuperarse, se fusiona con las glándulas sudoríparas. Esto puede provocar sudoración en la mejilla del lado de la cara de la glándula afectada. Esta condición se conoce como síndrome de Frey . [17]
Infecciones
Infecciones bacterianas
Parotiditis bacteriana aguda
Comúnmente causado por una infección bacteriana retrógrada como resultado de una enfermedad, sepsis , trauma, cirugía, flujo salival reducido debido a medicamentos, diabetes , desnutrición y deshidratación. Clásicamente se observan síntomas de hinchazón dolorosa en la región parótida al comer. El manejo se basa en antibacterianos, rehidratación combinada con suaves masajes para estimular el flujo salival. [18]
Parotiditis bacteriana crónica
Una infección latente a pesar de la resolución clínica de la enfermedad que da como resultado una función alterada. Histológicamente puede observarse dilatación del conducto glandular, formación de abscesos y atrofia. Las secreciones de la parótida son viscosas. El curso de la enfermedad muestra dolor e hinchazón, crecientes y menguantes. Se debe realizar un cribado radiográfico para descartar sialolito . Manejo con cuidados paliativos con parotidectomía como último recurso. [18]
Infecciones virales
Paperas
Enfermedad aguda no supurativa que a menudo ocurre en epidemias. Prevenido por la vacuna MMR . Causado por paramixovirus que se transmite por saliva y orina infectadas. Se experimenta un período prodrómico de 24 a 28 horas, seguido de una inflamación rápida y dolorosa de la glándula parótida. El tratamiento es de apoyo (reposo en cama, hidratación) ya que la resolución espontánea ocurre en 5 a 10 días. [18]
VIH / SIDA
Se observa agrandamiento difuso de la glándula y puede afectar a los pacientes en todas las etapas de la infección. Los quistes linfoepiteliales [19] que se ven mediante imágenes ayudan al diagnóstico. El proceso patogénico ocurre debido a la circulación de linfocitos CD8 dentro de la glándula salival. Manejo médico mediante uso de antirretrovirales , excelentes medidas de higiene bucal y sialogogos. [18]
Lupus eritematoso sistémico
Se observa con mayor frecuencia en mujeres en la cuarta y quinta décadas y puede afectar a cualquier glándula salival. La presentación es una glándula que se agranda lentamente, y el diagnóstico se realiza mediante la identificación del trastorno sistémico subyacente y la medición de los niveles químicos en la saliva. Los niveles de iones de sodio y cloruro se elevarán dos o tres veces los niveles normales. El tratamiento consiste en abordar la afección sistémica subyacente. [18]
Sarcoidosis
La sarcoidosis es una enfermedad sistémica crónica caracterizada por la producción de granulomas no caseificantes de etiología desconocida. Puede afectar a cualquier órgano del cuerpo, deprimiendo la inmunidad celular y mejorando la inmunidad humoral.
La afectación de las glándulas salivales afecta principalmente a la glándula parótida, lo que provoca agrandamiento e hinchazón. Se necesita una biopsia de las glándulas salivales con examen histopatológico para distinguir si el síndrome de Sjoren o la sarcoidosis es la causa de esto. [18]
síndrome de Sjogren
El agrandamiento de las glándulas salivales ocurre hasta en 30% de los pacientes con síndrome de Sjogren; la glándula parótida se agranda con mayor frecuencia y el agrandamiento bilateral de la glándula parótida se observa en 25 a 60% de los pacientes. Sin embargo, las glándulas parótidas tienen una capacidad secretora más duradera en el paciente con síndrome de Sjogren y, por lo tanto, son las últimas glándulas en manifestar hiposalivación en la enfermedad. La histopatología muestra un agrupamiento de infiltrados linfocíticos e islas epimioepiteliales. [18]
Infección por micobacterias
La manifestación más común de la cabeza y el cuello de la enfermedad tuberculosa por micobacterias es la infección de los ganglios linfáticos cervicales. Se cree que la infección se origina en las amígdalas o la encía y asciende a la glándula parótida. Dos formas clínicas; lesiones agudas y crónicas. Las lesiones agudas tienen edema glandular difuso, que se confunde fácilmente con sialdentitis aguda o absceso. Las lesiones crónicas ocurren como masas de crecimiento lento que imitan a los tumores. [18]
Examen de la glándula salival.
Historia y examen
Un paciente con hinchazón de la parótida puede quejarse de hinchazón, dolor, xerostomía , mal gusto y, a veces, sialorrea . [20]
El síntoma de presentación más común de las neoplasias (tanto benignas como malignas) es una hinchazón asintomática. El dolor es más común en pacientes con cáncer de parótida (10–29% siente dolor) que aquellos con neoplasias benignas (solo 2.5–4%), [20] pero el dolor en sí mismo no es diagnóstico de malignidad.
La inflamación episódica de las glándulas salivales mayores acompañada de dolor y relacionada con estímulos salivales sugiere obstrucción del conducto.
También es necesario evaluar el nervio facial. El nervio facial pasa a través de la parótida, por lo que puede verse afectado si hay un cambio en la glándula parótida. La parálisis del nervio facial en un paciente no tratado previamente generalmente indica que un tumor es maligno. [20]
Examen físico
La ubicación superficial de las glándulas salivales permite la palpación y la inspección visual. La inspección debe ser sistemática, tanto intraoral como extraoral, para que no se pierda ninguna zona.
Para el examen extraoral, la cabeza del paciente debe inclinarse hacia adelante para exponer al máximo las glándulas parótidas y submandibulares. Una glándula parótida normal es apenas palpable y una glándula sublingual normal no es palpable. [20]
El examen intraoral debe incluir observaciones de asimetría, decoloración, pulsaciones y obstrucciones en los orificios del conducto. La inflamación del lóbulo profundo de la glándula parótida puede verse intraoralmente y también puede desplazar la amígdala. Deben examinarse las glándulas salivales menores. La mucosa labial, bucal y palatina posterior debe secarse con un soplador de aire o tejido y presionarse para evaluar el flujo de saliva. [20]
Prueba de saliva
Estimulación salival
- Esto se puede hacer palpando la glándula parótida, estimulándola así. Evalúe para ver si fluye saliva de la papila parótida.
Sialografía
- Los sialogramas pueden identificar cambios en la arquitectura de las glándulas salivales y son útiles en la evaluación de las principales inflamaciones de las glándulas.
- Implica la instilación de un líquido radiopaco en el sistema ductal de la glándula principal. Esto describe los sistemas ductales mayor y menor, y también da un esquema del tejido glandular.
- Por ejemplo, la sialoadenitis crea una apariencia conocida como “poda del árbol” [21] en un sialograma, donde hay menos ramas visibles desde el sistema de conductos. Además, una lesión que ocupe un espacio que se produzca dentro o junto a una glándula salival puede desplazar la anatomía normal de la glándula. Esto puede crear una apariencia conocida como "bola en mano" [21] en un sialograma, donde los conductos se curvan alrededor de la masa de la lesión.
Sialoquímica
- La composición de la saliva cambia en los estados patológicos y se pueden realizar análisis de la saliva en busca de enzimas, electrolitos, hormonas, fármacos y estado de inmunización.
Gammagrafía con radioisótopos
- Da una medida objetiva de la absorción y excreción de isótopos utilizando una cámara de centelleo gamma. Después de unos 20 minutos, se administrará un estimulante salival para promover el flujo salival a través de la glándula. [22] Se utilizan para evaluar a los pacientes con síntomas persistentes de boca seca y también para evaluar la inflamación de las glándulas salivales debido a una infección, inflamación u obstrucción. [23]
Pruebas adicionales
- Técnicas de imaginación
- Las ecografías, las tomografías computarizadas o las resonancias magnéticas pueden ayudar con la localización de la enfermedad
- Sialoendoscopia
- Se inserta una cámara en el conducto de una glándula salival para evaluar los bloqueos.
- Biopsia
- Esto se puede realizar mediante una biopsia por aspiración con aguja fina , que brinda la oportunidad de obtener información sobre la histología de un tumor salival antes de iniciar el tratamiento. [20]
Imágenes Adicionales
Glándula parótida (nombre incorrecto del músculo)
División mandibular del nervio trigémino (quinto par craneal)
Ver también
| Wikimedia Commons tiene medios relacionados con las glándulas parótidas . |
- Síndrome de Sjogren
- John Leonora
- Órgano yuxtaoral de Chievitz
Referencias
- ^ https://www.colgate.com/en-us/oral-health/basics/mouth-and-teeth-anatomy/submandibular-gland-location-function-and-complications
- ^ a b Ibrahim, Dalia. "Glándula parótida accesoria | Artículo de referencia de radiología" . Radiopedia .
- ↑ a b Jacobs S (2008). "Capítulo 7: Cabeza y cuello". Anatomía humana . Elsevier. pag. 193. doi : 10.1016 / B978-0-443-10373-5.50010-5 . ISBN 978-0-443-10373-5.
- ↑ a b c d Fehrenbach MJ, Herring SW (2012). Anatomía ilustrada de la cabeza y el cuello (4ª ed.). St. Louis, Missouri: Elsevier / Saunders. pag. 154. ISBN 978-1-4377-2419-6.
- ^ "La glándula parótida" . TeachMeAntatomy.info . Consultado el 11 de noviembre de 2015 .
- ^ Spratt JD, Abrahams PH, Boon JM, Hutchings RT (2008). Atlas clínico de anatomía humana de McMinn (6ª ed.). St. Louis, Missouri: Elsevier / Mosby. pag. 54. ISBN 978-0-8089-2318-3.
- ↑ a b Nanci A (2013). Histología oral de Ten Cate: desarrollo, estructura y función (8ª ed.). St. Louis, Missouri: Elsevier. ISBN 978-0-323-07846-7.
- ↑ a b c Bath-Balogh M, Fehrenbach MJ (2011). Embriología, histología y anatomía dentales ilustradas (3ª ed.). Elsevier. pag. 135. ISBN 978-1-4377-1730-3.
- ^ Arhakis A, Karagiannis V, Kalfas S (2013). "Actividad de alfa-amilasa salival y caudal salival en adultos jóvenes" . La Revista Abierta de Odontología . 7 : 7-15. doi : 10.2174 / 1874210601307010007 . PMC 3601341 . PMID 23524385 .
- ^ Moore P (2003). El ser humano en desarrollo (7ª ed.). Saunders. págs. 203, 220. ISBN 978-0-8089-2265-0.
- ^ a b c d e f g h i j k l m n o p Wilson KF, Meier JD, Ward PD (junio de 2014). "Trastornos de las glándulas salivales" . Médico de familia estadounidense . 89 (11): 882–88. PMID 25077394 .
- ^ Mehanna H, McQueen A, Robinson M, Paleri V (octubre de 2012). "Inflamaciones de las glándulas salivales" . BMJ . 345 : e6794. doi : 10.1136 / bmj.e6794 . PMID 23092898 . S2CID 373247 .
- ↑ a b Iro H, Zenk J (1 de diciembre de 2014). "Enfermedades de las glándulas salivales en niños" . Temas de actualidad de GMS en Otorrinolaringología, Cirugía de Cabeza y Cuello . 13 : Doc06. doi : 10.3205 / cto000109 . PMC 4273167 . PMID 25587366 .
- ↑ a b c d e Bucur A, Dincă O, Niță T, Totan C, Vlădan C (marzo de 2011). "Tumores de la parótida: nuestra experiencia" . Rev. Chir. Oro-maxilo-fac. Implantol . 2 (1): 7–9. ISSN 2069-3850 . [ enlace muerto permanente ] (la página web tiene un botón de traducción)
- ^ Sivaram P, Rahul M, Jayan C, Sulfekar MS (2015). "Tumor filoides maligno metastásico: una presentación interesante como una inflamación de la parótida". Nueva revista india de cirugía . 6 (3): 75–77. doi : 10.21088 / nijs.0976.4747.6315.2 . ISSN 0976-4747 .
- ^ Psychogios, Georgios; Bohr, Christopher; Constantinidis, Jannis; Canis, Martin; Vander Poorten, Vincent; Plzak, Jan; Knopf, Andreas; Betz, Christian; Guntinas-Lichius, Orlando; Zenk, Johannes (4 de agosto de 2020). "Revisión de técnicas quirúrgicas y guía para la toma de decisiones en el tratamiento de tumores benignos de parótida" . Archivos europeos de oto-rino-laringología . 278 (1): 15-29. doi : 10.1007 / s00405-020-06250-x . ISSN 0937-4477 . PMID 32749609 .
- ^ Oficina de investigación de enfermedades raras (2011). "Síndrome de Frey" . Institutos Nacionales de Salud . Consultado el 17 de diciembre de 2012 .
- ↑ a b c d e f g h Carlson ER, Ord RA (2015). Patología de las glándulas salivales: diagnóstico y tratamiento (segunda ed.). Hoboken, Nueva Jersey: Wiley / Blackwell. ISBN 978-1-118-93375-6. OCLC 904400135 .
- ^ Sujatha D, Babitha K, Prasad RS, Pai A (noviembre de 2013). "Quistes linfoepiteliales de la parótida en el virus de la inmunodeficiencia humana: una revisión". La Revista de Laringología y Otología . 127 (11): 1046–49. doi : 10.1017 / S0022215113002417 . PMID 24169222 .
- ^ a b c d e f Anniko M, Bernal-Sprekelsen M, Bonkowsky V, Bradley P, Iurato S, eds. (2010). Otorrinolaringología, Cirugía de Cabeza y Cuello . Saltador. ISBN 978-3-540-42940-1.
- ↑ a b Schlieve T, Kolokythas A, Miloro M (2015). "Capítulo 14: Infecciones de la glándula salarial" . En Hupp JR, Ferneini EM (eds.). Infecciones de cabeza, cuello y orofaciales: un enfoque interdisciplinario . pag. 235. ISBN 978-0-323-28946-7.
- ^ Kumar BS, Sathasivasubramanian SP (enero de 2012). "El papel de la gammagrafía de las glándulas salivales en la detección de disfunción de las glándulas salivales en pacientes diabéticos tipo 2" . Revista India de Medicina Nuclear . 27 (1): 16-19. doi : 10.4103 / 0972-3919.108832 . PMC 3628255 . PMID 23599592 .
- ^ "Exploración de la función de las glándulas salivales" . Centro Johns Hopkins Sjogrens . Consultado el 25 de marzo de 2018 .
enlaces externos
- Ilustración en yoursurgery.com
- lección 4 en La lección de anatomía de Wesley Norman (Universidad de Georgetown)
- Infecciones de las glándulas salivales de Medline Plus
- Cáncer de glándulas salivales de la American Cancer Society
- Glándulas de la boca