Arritmia
| Arritmia | |
|---|---|
| Otros nombres | Arritmia cardíaca, arritmia cardíaca , ritmo cardíaco irregular, arritmia cardíaca |
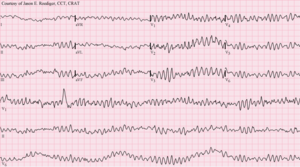 | |
| Fibrilación ventricular (FV) que muestra una actividad eléctrica desorganizada que produce un trazado puntiagudo en un electrocardiograma (ECG) | |
| Especialidad | Cardiología |
| Síntomas | Palpitaciones , mareos , desmayos , falta de aliento , dolor en el pecho [1] |
| Complicaciones | Accidente cerebrovascular , insuficiencia cardíaca [2] [3] |
| Inicio habitual | Mayor edad [4] |
| Tipos | Latidos extra , taquicardias supraventriculares , arritmias ventriculares , bradiarritmias [3] |
| Causas | Problemas con el sistema de conducción eléctrica del corazón [2] |
| Método de diagnóstico | Electrocardiograma , monitor Holter [5] |
| Tratamiento | Medicamentos, procedimientos médicos ( marcapasos ), cirugía [6] |
| Frecuencia | Millones [4] |
 | Sonidos cardíacos de una niña que experimenta arritmia después de hacer ejercicio. |
¿Problemas al reproducir este archivo? Consulte la ayuda de medios . | |
La arritmia , también conocida como arritmia cardíaca o arritmia cardíaca , es un grupo de afecciones en las que los latidos del corazón son irregulares, demasiado rápidos o demasiado lentos. [2] La frecuencia cardíaca demasiado rápida, por encima de 100 latidos por minuto en adultos, se llama taquicardia , y una frecuencia cardíaca demasiado lenta, por debajo de 60 latidos por minuto, se llama bradicardia . [2] Algunos tipos de arritmias no presentan síntomas . [1] Los síntomas, cuando están presentes, pueden incluir palpitaciones o sentir una pausa entre los latidos del corazón. [1] En casos más graves, puede habermareos , desmayos , dificultad para respirar o dolor en el pecho . [1] Si bien la mayoría de los casos de arritmia no son graves, algunos predisponen a una persona a complicaciones como un derrame cerebral o insuficiencia cardíaca . [2] [3] Otros pueden resultar en muerte súbita . [3]
Hay cuatro grupos principales de arritmias: latidos extra , taquicardias supraventriculares , arritmias ventriculares y bradiarritmias . [3] Los latidos adicionales incluyen contracciones auriculares prematuras , contracciones ventriculares prematuras y contracciones de unión prematuras . [3] Las taquicardias supraventriculares incluyen fibrilación auricular , aleteo auricular y taquicardia supraventricular paroxística . [3] Las arritmias ventriculares incluyen fibrilación ventricular y taquicardia ventricular.. [3] [7] Las arritmias se deben a problemas con el sistema de conducción eléctrica del corazón . [2] Las arritmias también pueden ocurrir en niños; sin embargo, el rango normal de frecuencia cardíaca es diferente y depende de la edad. [3] Varias pruebas pueden ayudar con el diagnóstico, incluido un electrocardiograma (ECG) y un monitor Holter . [5]
La mayoría de las arritmias se pueden tratar de forma eficaz. [2] Los tratamientos pueden incluir medicamentos, procedimientos médicos como la inserción de un marcapasos y cirugía. [6] Los medicamentos para una frecuencia cardíaca rápida pueden incluir bloqueadores beta o agentes antiarrítmicos como la procainamida , que intentan restaurar un ritmo cardíaco normal. [6] Este último grupo puede tener efectos secundarios más importantes, especialmente si se toma durante un período prolongado. [6] Los marcapasos se utilizan a menudo para la frecuencia cardíaca lenta. [6] Las personas con latidos cardíacos irregulares a menudo se tratan con anticoagulantes para reducir el riesgo de complicaciones.[6] Aquellos que tienen síntomas graves de una arritmia pueden recibir tratamiento urgente con una descarga eléctrica controlada en forma de cardioversión o desfibrilación . [6]
La arritmia afecta a millones de personas. [4] En Europa y América del Norte, a partir de 2014, la fibrilación auricular afecta aproximadamente al 2% al 3% de la población. [8] La fibrilación auricular y el aleteo auricular provocaron 112.000 muertes en 2013, frente a 29.000 en 1990. [9] La muerte cardíaca súbita es la causa de aproximadamente la mitad de las muertes por enfermedades cardiovasculares y aproximadamente el 15% de todas las muertes a nivel mundial. [10] Aproximadamente el 80% de las muertes cardíacas súbitas son el resultado de arritmias ventriculares. [10] Las arritmias pueden ocurrir a cualquier edad, pero son más comunes entre las personas mayores. [4]
Clasificación
 | Sonidos de latidos cardíacos irregulares. Sonido de un ritmo cardíaco irregular. |
¿Problemas al reproducir este archivo? Consulte la ayuda de medios . | |
 | Sonido del corazón de un adolescente durante la taquicardia. Sonido de un corazón acelerado durante un episodio de taquiarritmia. |
¿Problemas al reproducir este archivo? Consulte la ayuda de medios . | |
La arritmia se puede clasificar por frecuencia ( taquicardia , bradicardia ), mecanismo (automaticidad, reentrada, desencadenada) o duración ( latidos prematuros aislados ; pares; carreras, es decir, 3 o más latidos; no sostenida = menos de 30 segundos o sostenida = más de 30 segundos). [ cita requerida ]
También conviene clasificar por lugar de origen:
Arritmia auricular
- Bradicardia sinusal
- Contracciones auriculares prematuras (PAC)
- Marcapasos auricular errante
- Taquicardia auricular
- Taquicardia auricular multifocal
- Taquicardia supraventricular (TSV)
- Aleteo auricular
- Fibrilación auricular (Afib)
- Taquicardia reentrante del nódulo AV
Arritmia de la unión
- Taquicardia reentrante del nódulo AV
- Ritmo de unión
- Taquicardia de la unión
- Contracción prematura de la unión
Arritmia ventricular
- Contracciones ventriculares prematuras (PVC), a veces llamadas latidos extra ventriculares (VEB)
- Los latidos ventriculares prematuros que ocurren después de cada latido normal se denominan bigeminismo ventricular.
- Las EV que ocurren a intervalos de 2 latidos normales a 1 EV, o 1 latido normal a 2 EV, se denominan "EV en el trigeminismo" [11].
- Los grupos de tres latidos ventriculares prematuros se denominan tripletes y se consideran una serie breve de taquicardia ventricular no sostenida (TVNS); si el agrupamiento dura más de 30 segundos, se considera taquicardia ventricular sostenida (TV). [12]
- Ritmo idioventricular acelerado
- Taquicardia ventricular monomórfica
- Taquicardia ventricular polimórfica
- La fibrilación ventricular
- Torsades de pointes
- Displasia arritmogénica del ventrículo derecho
- Arritmia ventricular de reentrada
Bloques de corazón
Estos también se conocen como bloqueos AV , porque la gran mayoría de ellos surgen de una patología en el nódulo auriculoventricular . Son las causas más comunes de bradicardia:
- Bloqueo cardíaco de primer grado , que se manifiesta como prolongación de PR
- Bloqueo cardíaco de segundo grado
- Bloqueo cardíaco de segundo grado tipo 1 , también conocido como Mobitz I o Wenckebach
- Bloqueo cardíaco de segundo grado tipo 2 , también conocido como Mobitz II
- Bloqueo cardíaco de tercer grado , también conocido como bloqueo cardíaco completo .
Los bloqueos de primer, segundo y tercer grado también pueden ocurrir a nivel de la unión sinoauricular. Esto se conoce como bloqueo sinoauricular que típicamente se manifiesta con varios grados y patrones de bradicardia sinusal .
Síndrome de muerte súbita arrítmica
El síndrome de muerte súbita arrítmica (SADS) es un término utilizado como parte del síndrome de muerte súbita inesperada para describir la muerte súbita debido a un paro cardíaco ocasionado por una arritmia en presencia o ausencia de cualquier enfermedad cardíaca estructural en la autopsia. La causa más común de muerte súbita en los EE. UU. Es la enfermedad de las arterias coronarias, específicamente debido a una mala oxigenación del músculo cardíaco, es decir, isquemia miocárdica o un ataque cardíaco [13].Aproximadamente 180.000 a 250.000 personas mueren repentinamente por esta causa cada año en los EE. UU. El SADS puede ocurrir por otras causas. Existen muchas afecciones hereditarias y enfermedades cardíacas que pueden afectar a los jóvenes y que posteriormente pueden causar muerte súbita sin síntomas avanzados. [14]
Las causas de la SADS en los jóvenes incluyen miocarditis viral , síndrome de QT largo , síndrome de Brugada , catecolaminérgica polimórfica taquicardia ventricular , cardiomiopatía hipertrófica y displasia arritmogénica del ventrículo derecho . [15] [16]
Arritmia fetal
Las arritmias también se pueden encontrar en el feto . [17] La frecuencia cardíaca normal del feto está entre 110 y 160 latidos por minuto. Cualquier ritmo más allá de estos límites es anormal y se clasifica como arritmia fetal. Estos son principalmente el resultado de contracciones auriculares prematuras, generalmente no dan síntomas y tienen pocas consecuencias. Sin embargo, alrededor del uno por ciento de estos serán el resultado de un daño estructural significativo en el corazón. [17]
Signos y síntomas
El término arritmia cardíaca abarca una gran cantidad de afecciones muy diferentes.
El síntoma más común de arritmia es la conciencia de un latido cardíaco anormal, llamado palpitaciones . Estos pueden ser infrecuentes, frecuentes o continuos. Algunas de estas arritmias son inofensivas (aunque distraen a los pacientes), pero algunas predisponen a resultados adversos.
Algunas arritmias no causan síntomas y no se asocian con un aumento de la mortalidad. Sin embargo, algunas arritmias asintomáticas se asocian con eventos adversos. Los ejemplos incluyen un mayor riesgo de coagulación de la sangre dentro del corazón y un mayor riesgo de que no se transporte suficiente sangre al corazón debido a un latido cardíaco débil. Otros riesgos aumentados son la embolización y el accidente cerebrovascular, insuficiencia cardíaca y muerte cardíaca súbita.
Si una arritmia da como resultado un latido cardíaco demasiado rápido, demasiado lento o demasiado débil para satisfacer las necesidades del cuerpo, esto se manifiesta como una presión arterial más baja y puede causar aturdimiento o mareos, o síncope ( desmayo ). [18]
Algunos tipos de arritmia provocan un paro cardíaco o muerte súbita.
La evaluación médica de la anomalía mediante un electrocardiograma es una forma de diagnosticar y evaluar el riesgo de una arritmia determinada.
Mecanismo
Las taquiarritmias son el resultado de potenciales de acción espontáneos que surgen de las células del músculo cardíaco. [19]
Diagnóstico
La arritmia cardíaca a menudo se detecta primero por medios simples pero inespecíficos: auscultación de los latidos del corazón con un estetoscopio o palpación de pulsos periféricos . Por lo general, estos no pueden diagnosticar una arritmia específica, pero pueden dar una indicación general de la frecuencia cardíaca y si es regular o irregular. No todos los impulsos eléctricos del corazón producen latidos audibles o palpables; en muchas arritmias cardíacas, los latidos prematuros o anormales no producen una acción de bombeo eficaz y se experimentan como latidos "omitidos".
La prueba de diagnóstico específica más simple para la evaluación del ritmo cardíaco es el electrocardiograma (ECG o EKG abreviado). Un monitor Holter es un electrocardiograma registrado durante un período de 24 horas para detectar arritmias que pueden ocurrir de forma breve e impredecible a lo largo del día.
Se puede realizar un estudio más avanzado de la actividad eléctrica del corazón para evaluar la fuente de los latidos cardíacos aberrantes . Esto se puede lograr en un estudio de electrofisiología , un procedimiento endovascular que utiliza un catéter para "escuchar" la actividad eléctrica desde el interior del corazón, además, si se encuentra la fuente de las arritmias, a menudo se pueden extirpar las células anormales y la arritmia se puede lograr. ser corregido permanentemente.En cambio, la estimulación auricular transesofágica (TAS) utiliza un electrodo insertado a través delesófagoen una parte donde la distancia a la pared posterior de laaurícula izquierdaes sólo de aproximadamente 5-6 mm (permaneciendo constante en personas de diferente edad y peso). [20] La estimulación auricular transesofágica puede diferenciar entrealeteo auricular,taquicardia reentrante del nódulo AVytaquicardia reentrante auriculoventricularortodrómica. [21] También puede evaluar el riesgo en personas consíndrome de Wolff-Parkinson-White, así como terminar lataquicardia supraventricularcausada porla reentrada.. [21]
Diagnóstico diferencial
Actividad eléctrica normal
Cada latido del corazón se origina como un impulso eléctrico de una pequeña área de tejido en la aurícula derecha del corazón llamada nódulo sinusal o nódulo sinoauricular (nódulo SA) . El impulso inicialmente hace que ambas aurículas se contraigan, luego activa el nodo auriculoventricular (nodo AV) , que normalmente es la única conexión eléctrica entre las aurículas y los ventrículos (cámaras de bombeo principales). El impulso luego se propaga a través de ambos ventrículos a través del haz de His y las fibras de Purkinje provocando una contracción sincronizada del músculo cardíaco y, por lo tanto, el pulso.
En los adultos, la frecuencia cardíaca normal en reposo varía de 60 a 90 latidos por minuto. La frecuencia cardíaca en reposo en los niños es mucho más rápida. En los atletas, sin embargo, la frecuencia cardíaca en reposo puede ser tan lenta como 40 latidos por minuto y se considera normal.
El término arritmia sinusal [22] se refiere a un fenómeno normal de alternancia de aceleración leve y desaceleración de la frecuencia cardíaca que se produce al inhalar y exhalar, respectivamente. Suele ser bastante pronunciado en los niños y disminuye constantemente con la edad. Esto también puede estar presente durante los ejercicios de respiración de meditación que involucran patrones de inhalación profunda y retención de la respiración. [23]
Bradicardias
Un ritmo lento (menos de 60 latidos / min) se denomina bradicardia . Esto puede deberse a una señal más lenta del nódulo sinusal (bradicardia sinusal), a una pausa en la actividad normal del nódulo sinusal (parada sinusal) o al bloqueo del impulso eléctrico en su camino desde las aurículas a los ventrículos ( Bloqueo AV o bloqueo cardíaco). El bloqueo cardíaco se presenta en diversos grados y severidad. Puede ser causado por una intoxicación reversible del nódulo AV (con fármacos que alteran la conducción) o por un daño irreversible del nódulo. Las bradicardias también pueden estar presentes en el corazón que funciona normalmente de los atletas de resistencia u otras personas bien acondicionadas. La bradicardia también puede ocurrir en algunos tipos de convulsiones .
Taquicardias
En adultos y niños mayores de 15 años, la frecuencia cardíaca en reposo superior a 100 latidos por minuto se denomina taquicardia . La taquicardia puede provocar palpitaciones; sin embargo, la taquicardia no es necesariamente una arritmia. El aumento de la frecuencia cardíaca es una respuesta normal al ejercicio físico o al estrés emocional. Esto está mediado por el sistema nervioso simpático en el nódulo sinusal y se denomina taquicardia sinusal. Otras afecciones que aumentan la actividad del sistema nervioso simpático en el corazón incluyen sustancias ingeridas o inyectadas, como cafeína o anfetaminas , y una glándula tiroides hiperactiva ( hipertiroidismo ) o anemia .
La taquicardia que no es taquicardia sinusal suele ser el resultado de la adición de impulsos anormales al ciclo cardíaco normal . Los impulsos anormales pueden comenzar por uno de tres mecanismos: automaticidad, reentrada o actividad desencadenada. Una forma especializada de reentrada que es común y problemática se denomina fibrilación.
Aunque el término "taquicardia" se conoce desde hace más de 160 años, todavía se discuten las bases para la clasificación de las arritmias. [ cita requerida ]
Defectos cardiacos
Los defectos cardíacos congénitos son problemas estructurales o de las vías eléctricas del corazón que están presentes al nacer. Cualquiera puede verse afectado por esto porque la salud en general no juega un papel en el problema. Los problemas con la vía eléctrica del corazón pueden causar arritmias muy rápidas o incluso mortales. El síndrome de Wolff-Parkinson-White se debe a una vía adicional en el corazón que está formada por tejido muscular eléctrico. Este tejido permite que el impulso eléctrico, que estimula los latidos del corazón, suceda muy rápidamente. Tracto de salida del ventrículo derechola taquicardia es el tipo más común de taquicardia ventricular en personas por lo demás sanas. Este defecto se debe a un nódulo eléctrico en el ventrículo derecho, justo antes de la arteria pulmonar. Cuando se estimula el nódulo, el paciente entra en taquicardia ventricular, lo que no permite que el corazón se llene de sangre antes de volver a latir. El síndrome de QT largo es otro problema complejo en el corazón y ha sido etiquetado como un factor independiente de mortalidad. Existen múltiples métodos de tratamiento para estos, que incluyen ablaciones cardíacas, tratamiento con medicamentos o cambios en el estilo de vida para tener menos estrés y ejercicio.
Automaticidad
La automaticidad se refiere a una célula del músculo cardíaco que dispara un impulso por sí misma. Todas las células del corazón tienen la capacidad de iniciar un potencial de acción ; sin embargo, solo algunas de estas células están diseñadas para activar rutinariamente los latidos del corazón. Estas células se encuentran en el sistema de conducción del corazón e incluyen el nodo SA, el nodo AV, el haz de His y las fibras de Purkinje. El nódulo sinoauricular es una única ubicación especializada en la aurícula que tiene una mayor automaticidad (un marcapasos más rápido) que el resto del corazón y, por lo tanto, generalmente es responsable de establecer la frecuencia cardíaca e iniciar cada latido cardíaco.
Cualquier parte del corazón que inicia un impulso sin esperar al nódulo sinoauricular se denomina foco ectópico y es, por definición, un fenómeno patológico. Esto puede causar un solo latido prematuro de vez en cuando o, si el foco ectópico se dispara con más frecuencia que el nódulo sinoauricular, puede producir un ritmo anormal sostenido. Los ritmos producidos por un foco ectópico en las aurículas, o por el nódulo auriculoventricular , son las arritmias menos peligrosas; pero aún pueden producir una disminución en la eficiencia de bombeo del corazón porque la señal llega a las diversas partes del músculo cardíaco con una sincronización diferente a la habitual y puede ser responsable de una contracción mal coordinada.
Las condiciones que aumentan la automaticidad incluyen la estimulación del sistema nervioso simpático y la hipoxia . El ritmo cardíaco resultante depende de dónde comience la primera señal: si es el nódulo sinoauricular, el ritmo permanece normal pero rápido; si se trata de un foco ectópico, pueden sobrevenir muchos tipos de arritmia.
Reentrada
Las arritmias reentrantes ocurren cuando un impulso eléctrico viaja de manera recurrente en un círculo cerrado dentro del corazón, en lugar de moverse de un extremo al otro del corazón y luego detenerse. [24] [25]
Cada célula cardíaca puede transmitir impulsos de excitación en todas las direcciones, pero lo hará solo una vez en poco tiempo. Normalmente, el impulso del potencial de acción se esparcirá por el corazón lo suficientemente rápido como para que cada célula responda solo una vez. Sin embargo, si existe alguna heterogeneidad esencial del período refractario o si la conducción es anormalmente lenta en algunas áreas (por ejemplo, en el daño cardíaco), por lo que las células miocárdicas no pueden activar el canal rápido de sodio, parte del impulso llegará tarde y potencialmente será tratado como un nuevo impulso. Dependiendo de la sincronización, esto puede producir un ritmo de circuito anormal sostenido.
Como una especie de reentrada , los vórtices de excitación en el miocardio ( vórtices de onda automática ) se consideran el principal mecanismo de arritmias cardíacas potencialmente mortales. [26] En particular, el reverberador de onda automática es común en las paredes delgadas de las aurículas, lo que a veces produce aleteo auricular . El reingreso también es responsable de la mayoría de las taquicardias supraventriculares paroxísticas y de las taquicardias ventriculares peligrosas . Estos tipos de circuitos de reentrada son diferentes de los síndromes de WPW , que utilizan vías de conducción anormales.
Aunque los ácidos grasos omega-3 del aceite de pescado pueden proteger contra las arritmias, pueden facilitar las arritmias reentrantes. [27]
Fibrilación
Cuando una cámara completa del corazón está involucrada en múltiples circuitos de micro-reentrada y, por lo tanto, está temblando con impulsos eléctricos caóticos, se dice que está en fibrilación.
La fibrilación puede afectar la aurícula ( fibrilación auricular ) o el ventrículo ( fibrilación ventricular ): la fibrilación ventricular es una amenaza inminente para la vida.
- La fibrilación auricular afecta las cámaras superiores del corazón, conocidas como aurículas . La fibrilación auricular puede deberse a afecciones médicas subyacentes graves y debe ser evaluada por un médico . Por lo general, no se trata de una emergencia médica.
- La fibrilación ventricular ocurre en los ventrículos (cámaras inferiores) del corazón; siempre es una emergencia médica. Si no se trata, la fibrilación ventricular (VF o V-fib) puede provocar la muerte en cuestión de minutos. Cuando un corazón entra en V-fib, el bombeo efectivo de la sangre se detiene. La fibrilación ventricular se considera una forma de paro cardíaco . Una persona que la padezca no sobrevivirá a menos que se proporcionen inmediatamente resucitación cardiopulmonar (RCP) y desfibrilación .
La RCP puede prolongar la supervivencia del cerebro en ausencia de un pulso normal, pero la desfibrilación es la única intervención que puede restaurar un ritmo cardíaco saludable. La desfibrilación se realiza aplicando una descarga eléctrica al corazón, que restablece las células y permite que se restablezca un latido normal.
Latidos disparados
Los latidos desencadenados ocurren cuando los problemas a nivel de los canales iónicos en las células cardíacas individuales dan como resultado una propagación anormal de la actividad eléctrica y pueden conducir a un ritmo anormal sostenido. Son relativamente raros y pueden resultar de la acción de fármacos antiarrítmicos o después de despolarizaciones .
Gestión
El método de manejo del ritmo cardíaco depende en primer lugar de si la persona afectada está estable o inestable. Los tratamientos pueden incluir maniobras físicas, medicamentos, conversión de electricidad o electrocauterización o criocauterización.
En los Estados Unidos, las personas ingresadas en el hospital con arritmias cardíacas y trastornos de la conducción con y sin complicaciones ingresaron en la unidad de cuidados intensivos más de la mitad del tiempo en 2011 [28].
Maniobras físicas
Varios actos físicos pueden aumentar el suministro nervioso parasimpático al corazón, lo que resulta en el bloqueo de la conducción eléctrica a través del nódulo AV. Esto puede ralentizar o detener varias arritmias que se originan arriba o en el nódulo AV (ver artículo principal: taquicardias supraventriculares ). El suministro nervioso parasimpático al corazón se realiza a través del nervio vago , y estas maniobras se conocen colectivamente como maniobras vagales .
Fármacos antiarrítmicos
Hay muchas clases de medicamentos antiarrítmicos, con diferentes mecanismos de acción y muchos fármacos individuales diferentes dentro de estas clases. Aunque el objetivo de la terapia con medicamentos es prevenir la arritmia, casi todos los medicamentos antiarrítmicos tienen el potencial de actuar como proarrítmicos, por lo que deben seleccionarse cuidadosamente y usarse bajo supervisión médica.
Otras drogas
Varios otros fármacos pueden ser útiles en las arritmias cardíacas.
Varios grupos de fármacos ralentizan la conducción a través del corazón, sin prevenir realmente una arritmia. Estos medicamentos se pueden utilizar para "controlar la frecuencia" de un ritmo rápido y hacerlo físicamente tolerable para el paciente.
Algunas arritmias promueven la coagulación de la sangre dentro del corazón y aumentan el riesgo de embolia y accidente cerebrovascular. Los medicamentos anticoagulantes como la warfarina y las heparinas y los antiplaquetarios como la aspirina pueden reducir el riesgo de coagulación.
Electricidad
Las arritmias también se pueden tratar eléctricamente, aplicando un choque a través del corazón, ya sea externamente a la pared torácica o internamente al corazón a través de electrodos implantados. [29]
La cardioversión se logra farmacológicamente o mediante la aplicación de una descarga sincronizada con los latidos cardíacos subyacentes. Se utiliza para el tratamiento de taquicardias supraventriculares. En la cardioversión electiva, el receptor suele estar sedado o ligeramente anestesiado para el procedimiento.
La desfibrilación se diferencia en que la descarga no está sincronizada. Es necesario para el ritmo caótico de la fibrilación ventricular y también se utiliza para la taquicardia ventricular sin pulso. A menudo, se requiere más electricidad para la desfibrilación que para la cardioversión. En la mayoría de las desfibrilaciones, el receptor ha perdido el conocimiento, por lo que no hay necesidad de sedación.
La desfibrilación o cardioversión se puede realizar mediante un desfibrilador automático implantable (ICD).
El tratamiento eléctrico de las arritmias también incluye estimulación cardíaca . La estimulación temporal puede ser necesaria para causas reversibles de latidos cardíacos muy lentos o bradicardia (por ejemplo, por sobredosis de fármacos o infarto de miocardio ). Se puede colocar un marcapasos permanente en situaciones en las que no se espera que se recupere la bradicardia.
Cauterio eléctrico
Algunos cardiólogos se especializan aún más en electrofisiología. En los laboratorios especializados en catéteres , utilizan sondas finas que se insertan a través de los vasos sanguíneos para mapear la actividad eléctrica desde el interior del corazón. Esto permite que las áreas anormales de conducción se localicen con mucha precisión y posteriormente se destruyan mediante sondas de calor, frío, eléctricas o láser en un proceso llamado ablación con catéter .
Este procedimiento puede ser completamente curativo para algunas formas de arritmia, pero para otras, la tasa de éxito sigue siendo decepcionante. La taquicardia reentrante del nódulo AV a menudo se cura mediante la ablación de una de las vías del nódulo AV (por lo general, la vía lenta). La fibrilación auricular también se puede tratar realizando un aislamiento de la vena pulmonar , pero los resultados son menos fiables.
Investigar
Se han reportado arritmias debidas a medicamentos desde la década de 1920 con el uso de quinina . [30] En las décadas de 1960 y 1970 se descubrieron problemas con antihistamínicos y antipsicóticos. [30] No fue hasta la década de 1980 que se determinó el problema subyacente, la prolongación del QTc . [30]
Ver también
- Síndrome de preexcitación
Referencias
- ^ a b c d "¿Cuáles son los signos y síntomas de una arritmia?" . Instituto Nacional del Corazón, los Pulmones y la Sangre. 1 de julio de 2011. Archivado desde el original el 19 de febrero de 2015 . Consultado el 7 de marzo de 2015 .
- ^ a b c d e f g "¿Qué es la arritmia?" . Instituto Nacional del Corazón, los Pulmones y la Sangre . 1 de julio de 2011. Archivado desde el original el 2 de marzo de 2015 . Consultado el 7 de marzo de 2015 .
- ^ a b c d e f g h i "Tipos de arritmia" . Instituto Nacional del Corazón, los Pulmones y la Sangre. 1 de julio de 2011. Archivado desde el original el 7 de junio de 2015 . Consultado el 7 de marzo de 2015 .
- ^ a b c d "¿Quién está en riesgo de sufrir una arritmia?" . Instituto Nacional del Corazón, los Pulmones y la Sangre. 1 de julio de 2011. Archivado desde el original el 3 de marzo de 2015 . Consultado el 7 de marzo de 2015 .
- ^ a b "¿Cómo se diagnostican las arritmias?" . Instituto Nacional del Corazón, los Pulmones y la Sangre. 1 de julio de 2011. Archivado desde el original el 18 de febrero de 2015 . Consultado el 7 de marzo de 2015 .
- ^ a b c d e f g "¿Cómo se tratan las arritmias?" . Instituto Nacional del Corazón, los Pulmones y la Sangre. 1 de julio de 2011. Archivado desde el original el 17 de febrero de 2015 . Consultado el 7 de marzo de 2015 .
- ^ Martín, C; Matthews, G; Huang, CL (2012). "Muerte cardíaca súbita y canalopatía hereditaria: la electrofisiología básica del miocito y el miocardio en la enfermedad de los canales iónicos" . Corazón . 98 (7): 536–43. doi : 10.1136 / heartjnl-2011-300953 . PMC 3308472 . PMID 22422742 .
- ↑ Zoni-Berisso, M; Lercari, F; Carazza, T; Domenicucci, S (2014). "Epidemiología de la fibrilación auricular: perspectiva europea" . Epidemiología clínica . 6 : 213-20. doi : 10.2147 / CLEP.S47385 . PMC 4064952 . PMID 24966695 .
- ^ GBD 2013 Mortalidad y causas de muerte, Colaboradores (17 de diciembre de 2014). "Mortalidad global, regional y nacional por todas las causas y por causas específicas por edad y sexo por 240 causas de muerte, 1990-2013: un análisis sistemático para el Estudio de la carga mundial de enfermedades de 2013" . Lancet . 385 (9963): 117–71. doi : 10.1016 / S0140-6736 (14) 61682-2 . PMC 4340604 . PMID 25530442 .
- ↑ a b Mehra, R (2007). "Problema de salud pública mundial de la muerte súbita cardíaca". Revista de Electrocardiología . 40 (Supl. 6): S118–22. doi : 10.1016 / j.jelectrocard.2007.06.023 . PMID 17993308 .
- ^ "Trigeminy PVC: definición, causas, tratamiento" . 26 de febrero de 2018.
- ^ Wagner, Galen S. (2001). Electrocardiografía práctica de Marriott (10ª ed.). Filadelfia, PA: Williams y Wilkins. ISBN 0683307460.[ página necesaria ]
- ^ Zipes Douglas P .; Wellens Hein JJ (1998). "Muerte cardíaca súbita" . Circulación . 98 (21): 2334–51. doi : 10.1161 / 01.CIR.98.21.2334 . PMID 9826323 .
- ^ Deo R, Albert CM (2012). "Epidemiología y genética de la muerte súbita cardíaca" . Circulación . 125 (4): 620–37. doi : 10.1161 / circulaciónaha.111.023838 . PMC 3399522 . PMID 22294707 .
- ^ Chugh, Sumeet S .; Reinier, Kyndaron; Teodorescu, Carmen; Evanado, Audrey; Kehr, Elizabeth; Al Samara, Mershed; Mariani, Ronald; Gunson, Karen; Jui, Jonathan (2008). "Epidemiología de la muerte súbita cardíaca: implicaciones clínicas y de investigación" . Avances en enfermedades cardiovasculares . 51 (3): 213-28. doi : 10.1016 / j.pcad.2008.06.003 . PMC 2621010 . PMID 19026856 .
- ^ Winkel BG, Holst AG, Theilade J, et al. (2011). "Estudio nacional de muerte súbita cardíaca en personas de 1 a 35 años" . Eur Heart J . 32 (8): 983–90. doi : 10.1093 / eurheartj / ehq428 . PMID 21131293 .
- ^ a b Batra, AS; Balaji, S (2019). "Arritmias fetales: diagnóstico y manejo" . Revista india de estimulación y electrofisiología . 19 (3): 104–09. doi : 10.1016 / j.ipej.2019.02.007 . PMC 6531664 . PMID 30817991 .
- ^ "Desmayo (síncope) causado por arritmias" . Consultado el 13 de abril de 2020 .
- ^ Shen, H; Choe, W (abril de 2011). "Potencial de acción espontáneo de alta frecuencia" . Science China Life Sciences . 54 (4): 311–35. doi : 10.1007 / s11427-011-4157-y . PMID 21509656 .
- ^ Meigas, K; Kaik, J; Anier, A (2008). "Dispositivo y métodos para realizar estimulación transesofágica en umbral de corriente de estimulación reducida". Revista de Ingeniería de Estonia . 57 (2): 154. doi : 10.3176 / eng.2008.2.05 . ISSN 1736-6038 . S2CID 42055085 .
- ^ a b Pehrson, Steen M .; Blomströ-Lundqvist, Carina; Ljungströ, Erik; Blomströ, Per (1994). "Valor clínico de la estimulación auricular transesofágica y el registro en pacientes con síntomas relacionados con arritmias o correlación de taquicardia supraventricular documentada con la historia clínica y estudios invasivos" . Cardiología clínica . 17 (10): 528–34. doi : 10.1002 / clc.4960171004 . ISSN 0160-9289 . PMID 8001299 . S2CID 7097362 .
- ^ Hayano J (febrero de 2004). "Arritmia sinusal respiratoria: ¿por qué los latidos del corazón se sincronizan con el ritmo respiratorio?". Pecho . 125 (2): 683–90. doi : 10.1378 / cofre.125.2.683 . PMID 14769752 .
- ^ Peressutti, Caroline; Martín-González, Juan M .; m. García-Manso, Juan; Mesa, Denkô (2010). "Dinámica del ritmo cardíaco en diferentes niveles de meditación Zen". Revista Internacional de Cardiología . 145 (1): 142–46. doi : 10.1016 / j.ijcard.2009.06.058 . PMID 19631997 .
- ^ Wiener, Norbert; Rosenblueth, Arturo (1946). "La formulación matemática del problema de conducción de impulsos en una red de elementos excitables conectados, específicamente en el músculo cardíaco". Archivos del Instituto de Cardiología de México . 16 (3): 205–65. PMID 20245817 .
- ^ Allessie, MA ; Bonke, FI; Schopman, FJ (1976). "Movimiento de circo en el músculo auricular de conejo como mecanismo de taquicardia. II. El papel de la recuperación no uniforme de la excitabilidad en la aparición de bloqueo unidireccional, según se estudió con múltiples microelectrodos" . Investigación de circulación . 39 (2): 168–77. doi : 10.1161 / 01.RES.39.2.168 . PMID 939001 .
- ^ Mandel, William J., ed. (1995). Arritmias cardíacas: sus mecanismos, diagnóstico y tratamiento (3 ed.). Lippincott Williams y Wilkins. ISBN 978-0-397-51185-3.[ página necesaria ]
- ↑ Denruijter, H; Berecki, G; Opthof, T; Verkerk, A; Zock, P; Coronel, R (2007). "Propiedades pro y antiarrítmicas de una dieta rica en aceite de pescado" . Investigación cardiovascular . 73 (2): 316-25. doi : 10.1016 / j.cardiores.2006.06.014 . PMID 16859661 .
- ^ Barrett ML, Smith MW, Elizhauser A, Honigman LS, Pines JM (diciembre de 2014). "Utilización de los servicios de cuidados intensivos, 2011" . Resumen estadístico de HCUP # 185 . Rockville, MD: Agencia para la Investigación y la Calidad de la Atención Médica. Archivado desde el original el 2 de abril de 2015.
- ^ "Guía del comprador de AED | Comparación y precios de AED" . Marcas AED . Consultado el 13 de agosto de 2021 .
- ^ a b c Atraco, EK; Ruskin, JN (5 de octubre de 2010). "Arritmia inducida por fármacos" . Circulación . 122 (14): 1426–35. doi : 10.1161 / circulaciónaha.109.894725 . PMID 20921449 .
enlaces externos
| Clasificación | D
|
|---|---|
| Recursos externos |
|
- Arritmia en Curlie
- Arritmia cardiaca
- Emergencias Médicas