Síndrome de embolia grasa
| Síndrome de embolia grasa | |
|---|---|
| Otros nombres | Embolia grasa |
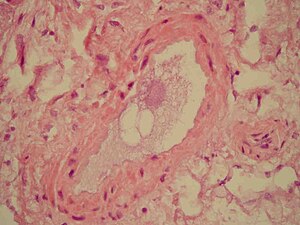 | |
| Corte microscópico de los pulmones que muestra un vaso sanguíneo con material fibrinoide y un espacio vacío indicativo de la presencia de lípidos disueltos durante el proceso de tinción. Tinción de hematoxilina y eosina | |
| Especialidad | Ortopedía |
| Síntomas | Erupción petequial , disminución del nivel de conciencia , dificultad para respirar [1] |
| Complicaciones | Cambios de personalidad, convulsiones [2] |
| Inicio habitual | En 24 horas [1] |
| Causas | Fractura ósea , pancreatitis , trasplante de médula ósea , liposucción [3] |
| Método de diagnóstico | Basado en síntomas [2] |
| Diagnóstico diferencial | Embolia pulmonar , neumonía [2] |
| Prevención | Estabilización temprana de fracturas de huesos largos |
| Tratamiento | Cuidado de apoyo [4] |
| Pronóstico | 10% de riesgo de muerte [2] |
| Frecuencia | Rara [4] |
El síndrome de embolia grasa ocurre cuando la grasa ingresa al torrente sanguíneo ( embolia grasa ) y produce síntomas. [1] Los síntomas generalmente comienzan en un día. [1] Esto puede incluir una erupción petequial , disminución del nivel de conciencia y dificultad para respirar . [1] Otros síntomas pueden incluir fiebre y disminución de la producción de orina. [2] El riesgo de muerte es de alrededor del 10%. [2]
La embolia grasa ocurre con mayor frecuencia como resultado de fracturas de huesos como el fémur o la pelvis . [3] [1] Otras causas potenciales incluyen pancreatitis , cirugía ortopédica , trasplante de médula ósea y liposucción . [3] [2] El mecanismo subyacente involucró una inflamación generalizada . [3] El diagnóstico se basa en los síntomas. [2]
El tratamiento es principalmente cuidados de apoyo . [4] Esto puede incluir oxigenoterapia , líquidos intravenosos , albúmina y ventilación mecánica . [2] Si bien es común que se presenten pequeñas cantidades de grasa en la sangre después de una fractura ósea, [3] el síndrome de embolia grasa es poco común. [4] La condición fue diagnosticada por primera vez en 1862 por Zenker. [1]
Signos y síntomas
Los síntomas del síndrome de embolia grasa (FES) pueden comenzar entre 12 horas y 3 días después del diagnóstico de la enfermedad clínica subyacente. Los tres rasgos más característicos son: dificultad respiratoria, rasgos neurológicos y petequias cutáneas . [5] La dificultad respiratoria (presente en el 75% de los casos) puede variar desde una molestia leve que requiere oxígeno suplementario hasta una angustia grave que requiere ventilación mecánica . Para las características neurológicas, aquellos que tienen FES pueden volverse letárgicos, inquietos, con una caída en la escala de coma de glasgow.(GCS) debido a edema cerebral más que a isquemia cerebral. Por tanto, los signos neurológicos no se lateralizan a un lado del cuerpo. En la forma grave de edema cerebral, una persona puede dejar de responder. La erupción por petequias suele ocurrir en el 50% de los pacientes. Tal manifestación cutánea es temporal y puede desaparecer en un día. [6] El síndrome de embolia grasa se puede dividir en tres tipos: [5]
- FES subclínico: se manifiesta como una reducción de la presión parcial de oxígeno (PaO2) en la gasometría arterial (ABG) con parámetros sanguíneos alterados [5] ( hemoglobina reducida o trombocitopenia ) [6] asociada con fiebre, dolor, malestar, taquipnea , taquicardia . Sin embargo, no hay dificultad respiratoria. Sin embargo, a menudo se confunde con síntomas posoperatorios de fiebre, dolor y malestar. [5]
- FES subagudo (FES no fulminante ): los tres rasgos característicos de la embolia grasa están presentes: dificultad respiratoria, signos neurológicos y petequias cutáneas . Se observan petequias en el pecho, axila, hombro y boca. [5] La ocultación de los capilares dérmicos por los émbolos grasos resultó en una erupción petequial. La erupción de petequias ocurre en 50 a 60% de los casos. [7] Pueden estar presentes signos neurológicos como confusión, estupor y coma . Suelen ser temporales y no ocurren en un lado del cuerpo. La dificultad respiratoria puede ser leve y tiende a mejorar al tercer día. También pueden presentarse cambios en la retina similares a la retinopatía de Purtscher . [5]Los cambios retinianos ocurren en el 50% de los pacientes con FES. Estos son los exudados algodoneros y las pequeñas hemorragias a lo largo de los vasos retinianos y la mácula . [7]
- FES fulminante: este tipo de FES es mucho más raro que los dos tipos anteriores. Por lo general, ocurre dentro de las primeras horas de la lesión. Las tres características de FES existían en la forma más severa. La causa de la muerte suele deberse a insuficiencia cardíaca derecha aguda. [5]
Causas
Las lesiones ortopédicas, especialmente las fracturas de los huesos largos, son la causa más común del síndrome de embolia grasa (FES). Las tasas de embolia grasa en fracturas de huesos largos varían del 1% al 30%. La tasa de mortalidad del síndrome de embolia grasa es de aproximadamente 10 a 20%. [7] Sin embargo, se han detectado glóbulos de grasa en el 67% de las personas con traumatismo ortopédico y pueden llegar hasta el 95% si se toman muestras de sangre cerca del sitio de la fractura. A medida que la fijación quirúrgica temprana de las fracturas de huesos largos se convierte en una práctica común, la incidencia de FES se ha reducido a entre 0,9% y 11%. [6]
Otras causas poco frecuentes del síndrome de embolia grasa son: [7] [6]
- Quemaduras severas
- Daño hepático
- Masaje cardíaco de tórax cerrado (durante la reanimación cardiopulmonar )
- Trasplante de médula ósea
- Liposuccion
- Infusión de lípidos parenteral
- Malestar de descompresión
- Circulación extracorpórea
- Pancreatitis hemorrágica aguda
- Enfermedad hepática alcohólica
- Terapia prolongada con corticosteroides
- Enfermedad de célula falciforme
- Intoxicación por tetracloruro de carbono
- Osteomielitis
Fisiopatología
Una vez que los émbolos de grasa ingresan a la circulación sanguínea, pueden alojarse en varios sitios del cuerpo, más comúnmente en los pulmones (hasta el 75% de los casos). Sin embargo, también puede ingresar al cerebro, la piel, los ojos, los riñones, el hígado y la circulación del corazón, causando daño capilar y, posteriormente, daño a los órganos de estas áreas. Hay dos teorías que describen la formación de un émbolo graso: [6]
- Teoría mecánica : después de un trauma, la grasa se libera directamente de la médula ósea a la circulación. Esto se debe a que, después de un traumatismo, una presión elevada en la cavidad medular ( cavidad central del hueso donde se almacena la médula ósea) provoca la liberación de glóbulos de grasa en el sistema venoso que irriga el hueso. Esto explica la localización de los émbolos grasos en los capilares pulmonares, ya que la sangre venosa regresa al corazón derecho y se bombea a los pulmones para su reoxigenación. Sin embargo, no explica la aparición de émbolos grasos en otras partes del cuerpo (cerebro, piel, corazón y ojos) porque el pequeño diámetro de los capilares pulmonares no permite que los émbolos grasos pasen a través de la circulación pulmonar de regreso al ventrículo izquierdo.del corazón para ser bombeado por todo el cuerpo. Independientemente, incluso en aquellos sin un foramen oval permeable (un orificio que comunica la aurícula derecha directamente con la aurícula izquierda del corazón), se pueden encontrar émbolos de grasa en otras partes del cuerpo además de los pulmones. [6] Si los glóbulos de grasa obstruyen el 80% de la red capilar pulmonar, la contrapresión resultante en el corazón derecho aumenta la carga de trabajo y causa dilatación del corazón derecho a través del cor pulmonale , lo que lleva a insuficiencia cardíaca derecha aguda. [5]
- Teoría bioquímica : después de un trauma, una inflamación hace que la médula ósea libere ácidos grasos en la circulación venosa. [6] Esto se logra mediante el aumento de la actividad de la lipoproteína lipasa que descompone los triglicéridos en ácidos grasos libres. [7] Tanto la liberación de ácidos grasos y la inflamación provoca daños en los lechos capilares [6] de los pulmones y otros órganos, causando enfermedad pulmonar intersticial , neumonitis química , [7] y aguda síndrome de distrés respiratorio (SDRA). [6]Esta teoría puede ayudar a explicar las causas no traumáticas de la embolia grasa. [7]
Diagnóstico
La embolia grasa es la presencia de partículas de grasa en la microcirculación del cuerpo. Mientras tanto, el síndrome de embolia grasa es la manifestación clínica como resultado del alojamiento de partículas de grasa en la microcirculación corporal. [6] Hay tres criterios de diagnóstico principales propuestos para el síndrome de embolia grasa, sin embargo, ninguno de ellos está validado y aceptado universalmente. [6] Sin embargo, los criterios de Gurd y Wilson para la embolia grasa se utilizan con más frecuencia en comparación con los otros dos criterios de diagnóstico. [8]
Criterios de Gurd y Wilson
Criterios principales [6] [7] [8]
- Petequias axilares o subconjuntivales
- Hipoxemia PaO2 <60 mm Hg, FiO2 = 0,4
- Depresión del sistema nervioso central desproporcionada con la hipoxemia
- Edema pulmonar
Criterios menores [6] [7] [8]
- Taquicardia de más de 110 latidos por minuto
- Pirexia más de 38,5 ° C
- Glóbulos de grasa presentes en la orina.
- Cambios en la función renal (reducción de la diuresis)
- Disminución de los valores de hemoglobina (más del 20% del valor al ingreso)
- Caída de los valores de hematocrito
- Disminución de los valores de plaquetas (más del 50% del valor al ingreso)
- Aumento de la velocidad de sedimentación globular (VSG) (superior a 71 mm por hora)
- Glóbulos de grasa presentes en el esputo.
- Émbolos presentes en la retina en la fundoscopia
Un mínimo de dos criterios mayores positivos más un criterio menor o cuatro criterios menores positivos sugieren síndrome de embolia grasa. [6] El síndrome de embolia grasa es un diagnóstico clínico. No existen pruebas de laboratorio lo suficientemente sensibles o específicas para diagnosticar FES. Estas pruebas de laboratorio solo se utilizan para respaldar el diagnóstico clínico. [7] La radiografía de tórax puede mostrar infiltrados intersticiales difusos, mientras que la tomografía computarizada de tórax mostrará congestión vascular difusa y edema pulmonar. Se ha propuesto el lavado broncoalveolar para buscar gotitas de grasa en los macrófagos alveolares, sin embargo, lleva mucho tiempo y no es específico del síndrome de embolia grasa. La búsqueda de glóbulos de grasa en el esputo y la orina tampoco es lo suficientemente específica para diagnosticar FES. [6]
Prevención
Para aquellos tratados de forma conservadora con inmovilización de fracturas de huesos largos, la incidencia de FES es del 22%. La fijación quirúrgica temprana de las fracturas de huesos largos puede reducir la incidencia de FES, especialmente con el uso de dispositivos de fijación interna . Los pacientes sometidos a fijación urgente de fracturas de huesos largos tienen una tasa del 7% de síndrome de dificultad respiratoria aguda (SDRA) en comparación con los sometidos a fijación después de 24 horas (39% con SDRA). Sin embargo, el movimiento de los extremos de la fractura de los huesos largos durante la fijación operatoria puede provocar un aumento transitorio de émbolos grasos en la circulación sanguínea. Citoquinasse elevan de forma persistente si las fracturas de huesos largos se tratan de forma conservadora mediante inmovilización. Los niveles de citocinas volverían a la normalidad después de la fijación quirúrgica. Aunque resma de clavado aumenta la presión en la cavidad medular de los huesos largos, que no aumenta las tasas de FES. No se ha demostrado que otros métodos, como la perforación de orificios en la corteza ósea, el lavado de la médula ósea antes de la fijación y el uso de torniquetes para prevenir la embolización, reduzcan las tasas de FES. [6]
Se ha propuesto la terapia con corticosteroides como metilprednisolona (6 a 90 mg / kg) para el tratamiento de FES, sin embargo, es controvertido. Los corticosteroides se pueden utilizar para limitar los niveles de ácidos grasos libres, estabilizar las membranas e inhibir la agregación de leucocitos. Un metaanálisis realizado en 2009 informó que los corticosteroides profilácticos pueden reducir el riesgo de FES en un 77%. Sin embargo, no hay diferencia en la mortalidad, la infección y la necrosis avascular en comparación con el grupo de control. Sin embargo, un ensayo aleatorizado realizado en 2004 no informó diferencias en la incidencia de FES al comparar el tratamiento con el grupo de control. [6] La administración de corticosteroides durante 2 a 3 días no se relaciona con un aumento de las tasas de infección. [5]Sin embargo, no hay datos suficientes para respaldar el uso de metiprednisolona una vez establecida la FES. [5]
La heparina se ha utilizado en la prevención de la trombosis venosa en pacientes posoperatorios; sin embargo, su uso regular en personas con FES ha sido contraindicado debido al aumento del riesgo de hemorragia en quienes padecen politraumatismo. [5] Se ha propuesto la colocación de filtros en la vena cava inferior para reducir la cantidad de émbolos que ingresan al sistema vascular pulmonar; sin embargo, este método no se ha estudiado en detalle. [6]
Tratamiento
Una vez que se desarrolla el FES, la persona debe ser ingresada en la unidad de cuidados intensivos (UCI), preferiblemente con monitorización de la presión venosa central (PVC). La monitorización de la CVP sería útil para orientar la reanimación con volumen. [5] El tratamiento de apoyo es el único método de tratamiento probado. Se puede administrar oxígeno suplementario si una persona tiene dificultad respiratoria leve. [6] Sin embargo, si una persona tiene dificultad respiratoria grave, puede estar indicada la ventilación con presión positiva continua (CPAP) o la ventilación mecánica con presión positiva al final de la espiración (PEEP) [5] . Es necesario reponer el líquido para evitar descargas.. [6] Se recomienda la reanimación de volumen con albúmina humana porque puede restaurar el volumen de sangre en el sistema circulatorio mientras que también se une a los ácidos grasos libres para reducir las lesiones pulmonares. [5] [8] En casos graves, se debe usar dobutamina para apoyar la insuficiencia ventricular derecha . Se requieren gráficos frecuentes de la escala de coma de Glasgow (GCS) para evaluar la progresión neurológica de una persona con FES. La colocación de un monitor de presión intracraneal puede ser útil para dirigir el tratamiento del edema cerebral. [6]
Historia
En 1861, Zenker informó por primera vez sobre los hallazgos de la autopsia de gotitas de grasa encontradas en los pulmones de un trabajador ferroviario que murió debido a una grave lesión por aplastamiento toracoabdominal. En 1873, Bergmann diagnosticó clínicamente una embolia grasa en un paciente con fractura de fémur. En 1970, Gurd definió las características de este fenómeno. [7] Gurd modificó posteriormente los criterios de embolia grasa junto con Wilson, produciendo así los criterios de Gurd y Wilson para el síndrome de embolia grasa en 1974. [7] En 1983, Schonfeld sugirió un sistema de puntuación para el diagnóstico del síndrome de embolia grasa. En 1987, Lindeque propuso otro sistema de puntuación que diagnostica el síndrome de embolia grasa utilizando únicamente los cambios respiratorios. Sin embargo, ninguno de ellos llega a ser aceptado universalmente en la comunidad médica. [6]
Referencias
- ↑ a b c d e f g Akhtar, S (septiembre de 2009). "Embolia grasa". Clínicas de Anestesiología . 27 (3): 533–50, índice. doi : 10.1016 / j.anclin.2009.07.018 . PMID 19825491 .
- ↑ a b c d e f g h i Laurence, Knott (19 de febrero de 2014). "Síndrome de embolia grasa" . paciente.info . Consultado el 14 de marzo de 2018 .
- ^ a b c d e Adeyinka, A; Pierre, L (2020). "Embolia grasa". StatPearls . PMID 29763060 .
- ^ a b c d Fukumoto, LE; Fukumoto, KD (septiembre de 2018). "Síndrome de embolia grasa". Las clínicas de enfermería de América del Norte . 53 (3): 335–347. doi : 10.1016 / j.cnur.2018.04.003 . PMID 30100000 .
- ^ a b c d e f g h i j k l m n George, Jacob; George, Reeba; Dixit, R .; Gupta, RC; Gupta, N. (2013). "Síndrome de embolia grasa" . Lung India . 30 (1): 47–53. doi : 10.4103 / 0970-2113.106133 . ISSN 0970-2113 . PMC 3644833 . PMID 23661916 .
- ^ a b c d e f g h i j k l m n o p q r s t u v Michael E, Kwiatt; Mark J, Seamon (marzo de 2013). "Síndrome de embolia grasa" . Revista Internacional de Ciencias de Enfermedades Críticas y Lesiones . 3 (1): 64–68. doi : 10.4103 / 2229-5151.109426 . PMC 3665122 . PMID 23724388 .
- ^ a b c d e f g h i j k l Korhan, Taviloglu; Hakan, Yanar (1 de enero de 2007). "Síndrome de embolia grasa". Cirugía hoy . 37 (1): 5–8. doi : 10.1007 / s00595-006-3307-5 . PMID 17186337 . S2CID 8190157 .
- ^ a b c d Saigal, R; Mittal, M; Kansai, A; Singh, Y; Kolar, PR; Jain, S (abril de 2008). "Síndrome de embolia grasa" (PDF) . Revista de la Asociación de Médicos de la India . 56 (392): 245–249. PMID 18702388 . Consultado el 14 de marzo de 2018 .
El diagnóstico generalmente se realiza sobre la base de los hallazgos clínicos, pero los cambios bioquímicos pueden ser valiosos.
El conjunto de criterios diagnósticos mayores y menores más comúnmente utilizado son los publicados por Gurd (ver Tabla 2).
Otras lecturas
- Shaikh, Nissar (2009). "Manejo de emergencia del síndrome de embolia grasa" . Revista de Emergencias, Trauma y Choque . 2 (1): 29–33. doi : 10.4103 / 0974-2700.44680 . ISSN 0974-2700 . PMC 2700578 . PMID 19561953 .
- Silva, Douglas Fini; Carmona, César Vanderlei; Calderan, Thiago Rodrigues Araújo; Fraga, Gustavo Pereira; Nascimento, Bartolomeu; Rizoli, Sandro (2013). "El uso de corticosteroides para la profilaxis del síndrome de embolia grasa en pacientes con fractura de huesos largos" . Revista del Colegio Brasileiro de Cirurgioes . 40 (5): 423–426. doi : 10.1590 / s0100-69912013000500013 . ISSN 1809-4546 . PMID 24573593 .
- Lewis, Sharon L .; Dirksen, Shannon Ruff; Heitkemper, Margaret M .; Bucher, Linda (2 de diciembre de 2013). Enfermería Médico-Quirúrgica: Evaluación y Manejo de Problemas Clínicos, Volumen Único. Ciencias de la salud de Elsevier. pag. 1523. ISBN 9780323086783 .
- Nolan, Jerry; Vuela, Jasmeet (28 de junio de 2012). Anestesia para atención de emergencia. OUP Oxford. pag. 86. ISBN 9780199588978 .
- Bederman SS, Bhandari M, McKee MD, Schemitsch EH (2009). "¿Los corticosteroides reducen el riesgo de síndrome de embolia grasa en pacientes con fracturas de huesos largos? Un metaanálisis" . Can J Surg . 52 (5): 386–93. PMC 2769117 . PMID 19865573 ..
- Dondelinger, Robert F. (2004). Imagen e intervención en traumatismos abdominales. Springer Science & Business Media. pag. 477. ISBN 9783540652120 .
- George, Ronald B. (1 de enero de 2005). Medicina del tórax: fundamentos de la medicina pulmonar y de cuidados intensivos. Lippincott Williams y Wilkins. pag. 222. ISBN 9780781752732 .
- Kumar, Vinay; Abbas, Abul K .; Fausto, Nelson; Mitchell, Richard (24 de mayo de 2007). Patología básica de Robbins. Ciencias de la salud de Elsevier. pag. 505. ISBN 1437700667 .
enlaces externos
| Clasificación | D
|
|---|---|
| Recursos externos |
|
| Scholia tiene un perfil de tema para el síndrome de embolia grasa . |
- Complicaciones tempranas del trauma