| Placenta accreta | |
|---|---|
 | |
| Tipos de placenta accreta | |
| Especialidad | Obstetricia |
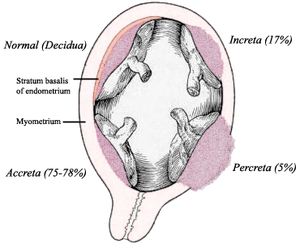
La placenta accreta ocurre cuando toda o parte de la placenta se adhiere de manera anormal al miometrio (la capa muscular de la pared uterina ). Se definen tres grados de inserción placentaria anormal según la profundidad de inserción e invasión de las capas musculares del útero:
- Accreta: las vellosidades coriónicas se adhieren al miometrio, en lugar de restringirse dentro de la decidua basal .
- Increta: las vellosidades coriónicas invaden el miometrio.
- Percreta: las vellosidades coriónicas invaden a través del perimetrio ( serosa uterina ).
Debido a la adherencia anormal al miometrio, la placenta accreta se asocia con un mayor riesgo de sangrado abundante en el momento del intento de parto vaginal. La necesidad de transfusión de hemoderivados es frecuente y, a veces, se requiere la extirpación quirúrgica del útero ( histerectomía ) para controlar el sangrado potencialmente mortal. [1]
Las tasas de placenta accreta están aumentando. A partir de 2016, la placenta accreta afecta aproximadamente a 1 de cada 272 embarazos. [2]
Factores de riesgo [ editar ]
Un factor de riesgo importante para la placenta accreta es la placenta previa en presencia de una cicatriz uterina. La placenta previa es un factor de riesgo independiente para la placenta accreta. Factores de riesgo reportados adicionales para placenta accreta incluyen la edad materna y multiparidad , otro antes de la cirugía uterina , legrado uterino antes, la irradiación uterino, ablación endometrial , síndrome de Asherman, leiomiomas uterinos , anomalías uterinas , trastornos hipertensivos del embarazo [ citación necesaria ] , y el tabaquismo.
La afección aumenta en incidencia por la presencia de tejido cicatricial, es decir, el síndrome de Asherman generalmente debido a una cirugía uterina anterior, especialmente a una dilatación y legrado anteriores , [3] (que se usa para muchas indicaciones que incluyen aborto espontáneo , interrupción y hemorragia posparto ), miomectomía , [4] o cesárea . Una decidua delgada también puede ser un factor que contribuya a dicha invasión trofoblástica . Algunos estudios sugieren que la tasa de incidencia es mayor cuando el feto es femenino. [5] Otros factores de riesgo incluyen placenta baja, placenta anterior, defectos uterinos congénitos o adquiridos (como tabiques uterinos ), leiomioma , implantación ectópica de placenta (incluido el embarazo cornual ). [6] [7] [8]
Las mujeres embarazadas mayores de 35 años que han tenido una cesárea y ahora tienen una placenta previa que recubre la cicatriz uterina tienen un 40% de probabilidad de placenta accreta. [9]
Patogenia [ editar ]
La placenta forma una unión anormalmente firme y profunda a la pared uterina. Hay ausencia de decidua basal y desarrollo incompleto de la capa de Nitabuch . [10] Hay tres formas de placenta accreta, que se distinguen por la profundidad de penetración.
| Tipo | Fracción | Descripción |
|---|---|---|
| Placenta accreta | 75–78% | La placenta se adhiere fuertemente al miometrio, pero no lo penetra. Esta forma de la condición representa alrededor del 75% de todos los casos. |
| Placenta increta | 17% | Ocurre cuando la placenta penetra en el miometrio. |
| Placenta porcreta | 5-7% | La forma de mayor riesgo de la afección ocurre cuando la placenta penetra todo el miometrio hasta la serosa uterina (invade toda la pared uterina). Esta variante puede hacer que la placenta se adhiera a otros órganos como el recto o la vejiga urinaria. |
Diagnóstico [ editar ]
Cuando se realiza el diagnóstico preparto de placenta accreta, generalmente se basa en los hallazgos ecográficos en el segundo o tercer trimestre . Los hallazgos ecográficos que pueden sugerir placenta accreta incluyen:
- Pérdida de la zona retroplacentaria hipoecoica normal
- Múltiples lagunas vasculares (espacios vasculares irregulares) dentro de la placenta, dando apariencia de "queso suizo"
- Vasos sanguíneos o tejido placentario que unen el margen uterino-placentario, la interfaz miometrial-vejiga o cruzan la serosa uterina
- Espesor miometrial retroplacentario <1 mm
- Numerosos vasos coherentes visualizados con Doppler de potencia tridimensional en vista basal
Desafortunadamente, el diagnóstico no es fácil y se ve afectado por una variabilidad interobservador significativa. [11] En casos dudosos es posible realizar una resonancia magnética nuclear (RMN) de la pelvis, que tiene muy buena sensibilidad y especificidad para este trastorno. [12] Los hallazgos de la resonancia magnética asociados con placenta accreta incluyen bandas oscuras T2, protuberancia del útero y pérdida de la interfaz oscura T2. [13]
Aunque existen informes de casos aislados de placenta accreta diagnosticada en el primer trimestre o en el momento del aborto <20 semanas de edad gestacional, el valor predictivo de la ecografía del primer trimestre para este diagnóstico sigue siendo desconocido. Las mujeres con placenta previa o "placenta baja" que recubre una cicatriz uterina al principio del embarazo deben someterse a imágenes de seguimiento en el tercer trimestre, prestando atención a la posible presencia de placenta accreta.
Complicaciones [ editar ]
- Daño a los órganos locales (p. Ej., Intestino , vejiga , útero y estructuras neurovasculares en el retroperitoneo y las paredes laterales de la pelvis por la implantación placentaria y su extracción;
- Sangrado posoperatorio que requiere cirugía repetida;
- Embolia de líquido amniótico ;
- Las complicaciones (tales como la coagulopatía dilucional , consuntivo coagulopatía , reacciones de transfusión aguda , lesión pulmonar asociada a la transfusión , aguda síndrome de dificultad respiratoria , y las alteraciones de electrolitos ) causada por la transfusión de grandes volúmenes de productos sanguíneos, cristaloides , y otros expansores de volumen;
- Tromboembolismo posoperatorio , infección , insuficiencia orgánica multisistémica y muerte materna .
Se desconoce la incidencia exacta de la mortalidad materna relacionada con la placenta accreta y sus complicaciones, pero es significativa, [14] especialmente si está comprometida la vejiga urinaria [15].
Tratamiento [ editar ]
El tratamiento puede consistir en un parto por cesárea e histerectomía abdominal si se diagnostica placenta accreta antes del nacimiento. [16] [17] La oxitocina y los antibióticos se utilizan para el tratamiento posquirúrgico. [18] Cuando hay placenta parcialmente separada con acreta focal, la mejor opción es la extirpación de la placenta. Si es importante salvar el útero de la mujer (para embarazos futuros), la resección alrededor de la placenta puede tener éxito. El tratamiento conservador también puede preservar el útero, pero es posible que no sea tan exitoso y tenga un mayor riesgo de complicaciones. [17] Las técnicas incluyen:
- Dejando la placenta en el útero y legrado del útero. En este caso se ha utilizado metotrexato . [18]
- Cateterismo con balón intrauterino para comprimir los vasos sanguíneos
- Embolización de vasos pélvicos
- Ligadura de la arteria ilíaca interna
- Ligadura bilateral de la arteria uterina
En los casos en que hay invasión de tejido placentario y vasos sanguíneos en la vejiga, se trata de manera similar al embarazo abdominal y se evita la extracción manual de la placenta. Sin embargo, esto eventualmente puede requerir histerectomía y / o cistectomía parcial . [10]
Si la paciente decide proceder con un parto vaginal, los hemoderivados para transfusión y un anestesiólogo se mantienen listos en el momento del parto. [19]
Epidemiología [ editar ]
La incidencia informada de placenta accreta ha aumentado de aproximadamente 0,8 por 1000 partos en la década de 1980 a 3 por 1000 partos en la última década.
La incidencia ha ido en aumento con el aumento de las tasas de partos por cesárea, con tasas de 1 de cada 4027 embarazos en la década de 1970, 1 de cada 2510 en la de 1980 y 1 de cada 533 en 1982-2002. [20] En 2002, el ACOG calculó que la incidencia se había multiplicado por diez en los últimos 50 años. [8] El riesgo de placenta accreta en futuros partos después de una cesárea es de 0,4% a 0,8%. Para las pacientes con placenta previa , el riesgo aumenta con el número de cesáreas previas , con tasas del 3%, 11%, 40%, 61% y 67% para la primera, segunda, tercera, cuarta y quinta o mayor cantidad de cesáreas. secciones . [21]
Referencias [ editar ]
- ^ Smith, Zachary L .; Sehgal, Shailen S .; Arsdalen, Keith N. Van; Goldstein, Irwin S. (2014). "Placenta percreta con invasión de la vejiga urinaria" . Informes de casos de urología . 2 (1): 31–32. doi : 10.1016 / j.eucr.2013.11.010 . PMC 4733000 . PMID 26955539 .
- ^ Sociedad de Oncología Ginecológica; El Colegio Americano de Obstetras y Ginecólogos y la Sociedad de Medicina Materno-Fetal; Cahill, Alison G .; Beigi, Richard; Heine, R. Phillips; Silver, Robert M .; Cera, Joseph R. (1 de diciembre de 2018). "Espectro de placenta acreta" . Revista estadounidense de obstetricia y ginecología . 219 (6): B2 – B16. doi : 10.1016 / j.ajog.2018.09.042 . ISSN 1097-6868 . PMID 30471891 .
- ↑ Capella-Allouc, S .; Morsad, F; Rongières-Bertrand, C; Taylor, S; Fernández, H (1999). "Tratamiento histeroscópico del síndrome de Asherman severo y posterior fertilidad" . Reproducción humana . 14 (5): 1230–3. doi : 10.1093 / humrep / 14.5.1230 . PMID 10325268 .
- ^ Al-Serehi, A; Mhoyan, A; Brown, M; Benirschke, K; Casco, A; Pretorius, DH (2008). "Placenta accreta: una asociación con los fibromas y el síndrome de Asherman". Revista de Ultrasonido en Medicina . 27 (11): 1623–8. doi : 10.7863 / jum.2008.27.11.1623 . PMID 18946102 . S2CID 833810 .
- ^ Asociación Estadounidense del Embarazo (enero de 2004) ' Placenta Accreta Archivado el 16 deenero de 2006en la Wayback Machine '. Consultado el 16 de octubre de 2006.
- ^ Arulkumaran, editado por Richard Warren, Sabaratnam (2009). Mejores prácticas en el trabajo de parto y el parto (1ª ed., 3ª edición de impresión. Cambridge: Cambridge University Press. págs. 108, 146. ISBN 978-0-521-72068-7.CS1 maint: texto adicional: lista de autores ( enlace )
- ^ Shimonovitz, S; Hurwitz, A; Dushnik, M; Anteby, E; Geva-Eldar, T; Yagel, S (septiembre de 1994). "Regulación del desarrollo de la expresión de colagenasas tipo IV de 72 y 92 kd en trofoblastos humanos: un posible mecanismo para el control de la invasión del trofoblasto". Revista estadounidense de obstetricia y ginecología . 171 (3): 832–8. doi : 10.1016 / 0002-9378 (94) 90107-4 . PMID 7522400 .
- ^ a b Comité de ACOG sobre obstetricia, práctica (enero de 2002). "Opinión del Comité ACOG. Número 266, enero de 2002: placenta accreta". Obstetricia y Ginecología . 99 (1): 169–70. doi : 10.1016 / s0029-7844 (01) 01748-3 . PMID 11777527 .
- ^ Hobbins, John C. (2007). Ecografía obstétrica: arte en la práctica . Oxford: Blackwell. pag. 10. ISBN 978-1-4051-5815-2.
- ↑ a b Steven G. Gabbe; Jennifer R. Niebyl; Joe Leigh Simpson, eds. (2002). Obstetricia: embarazos normales y problemáticos (4. ed.). Nueva York, NY [ua]: Churchill Livingstone. pag. 519. ISBN 9780443065729.
- ^ Bowman ZS, Eller AG, Kennedy AM, Richards DS, Winter TC, Woodward PJ, Silver RM (diciembre de 2014). "Variabilidad interobservador de la ecografía para la predicción de placenta accreta" . Revista de Ultrasonido en Medicina . 33 (12): 2153–8. doi : 10.7863 / ultra.33.12.2153 . PMID 25425372 . S2CID 22246937 .
- ^ D'Antonio F, Iacovella C, Palacios-Jaraquemada J, Bruno CH, Manzoli L, Bhide A (julio de 2014). "Identificación prenatal de placentación invasiva mediante resonancia magnética: revisión sistemática y metanálisis". Ultrasonido en Obstetricia y Ginecología . 44 (1): 8–16. doi : 10.1002 / uog.13327 . PMID 24515654 . S2CID 9237117 .
- ^ Balcacer, Patricia; Pahade, Jay; Spektor, Michael; Staib, Lawrence; Copel, Joshua A .; McCarthy, Shirley (2016). "La resonancia magnética y la ecografía en el diagnóstico de la invasión placentaria" . Revista de Ultrasonido en Medicina . 35 (7): 1445-1456. doi : 10.7863 / ultra.15.07040 . ISSN 0278-4297 . PMID 27229131 .
- ^ Selman AE (abril de 2016). "Histerectomía por cesárea para placenta previa / acreta mediante un abordaje a través de la bolsa de Douglas" . BJOG: Revista internacional de obstetricia y ginecología . 123 (5): 815–9. doi : 10.1111 / 1471-0528.13762 . PMC 5064651 . PMID 26642997 .
- ^ Washecka R, Behling A (abril de 2002). "Complicaciones urológicas de la placenta percreta que invade la vejiga urinaria: reporte de un caso y revisión de la literatura". Revista médica de Hawaii . 61 (4): 66–9. PMID 12050959 .
- ^ Johnston, TA; Paterson-Brown, S (enero de 2011). Placenta praevia, placenta praevia accreta y vasa praevia: diagnóstico y manejo . Directriz Green-top No. 27. Real Colegio de Obstetras y Ginecólogos.
- ^ a b Oyelese, Yinka; Smulian, John C. (2006). "Placenta Previa, Placenta Accreta y Vasa Previa". Obstetricia y Ginecología . 107 (4): 927–41. doi : 10.1097 / 01.AOG.0000207559.15715.98 . PMID 16582134 . S2CID 22774083 .
- ↑ a b Turrentine, John E. (2008). Protocolos clínicos en obstetricia y ginecología (3ª ed.). Londres: Informa Healthcare. pag. 286. ISBN 9780415439961.
- ^ Comité de práctica obstétrica (2002). "Placenta accreta número 266, Comité de práctica obstétrica de enero de 2002". Revista Internacional de Ginecología y Obstetricia . 77 (1): 77–8. doi : 10.1016 / S0020-7292 (02) 80003-0 . PMID 12053897 . S2CID 42076480 .
- ^ Comité de práctica obstétrica. "Placenta accreta" . Colegio Americano de Obstetras y Ginecólogos . Archivado desde el original el 23 de noviembre de 2016 . Consultado el 22 de agosto de 2014 .
- ^ Plata, RM; Landon, MB; Rouse, DJ; Leveno, KJ; Spong, CY; Thom, EA; Moawad, AH; Caritis, SN; Harper, M; Wapner, RJ; Sorokin, Y; Miodovnik, M; Carpenter, M; Peaceman, AM; O'Sullivan, MJ; Sibai, B; Langer, O; Thorp, JM; Ramin, SM; Mercer, BM; Red de Unidades de Medicina Materno-Fetal del Instituto Nacional de Salud Infantil y Desarrollo Humano; et al. (2006). "Morbilidad materna asociada a múltiples cesáreas repetidas". Obstet Gynecol . 107 (6): 1226–32. doi : 10.1097 / 01.AOG.0000219750.79480.84 . PMID 16738145 . S2CID 257455 .
Enlaces externos [ editar ]
- Fundación Nacional Accreta
- Gráfico interactivo que explica la placenta accreta / artículo de la revista Stanford Medical School Magazine (lado derecho)
| Clasificación | D
|
|---|